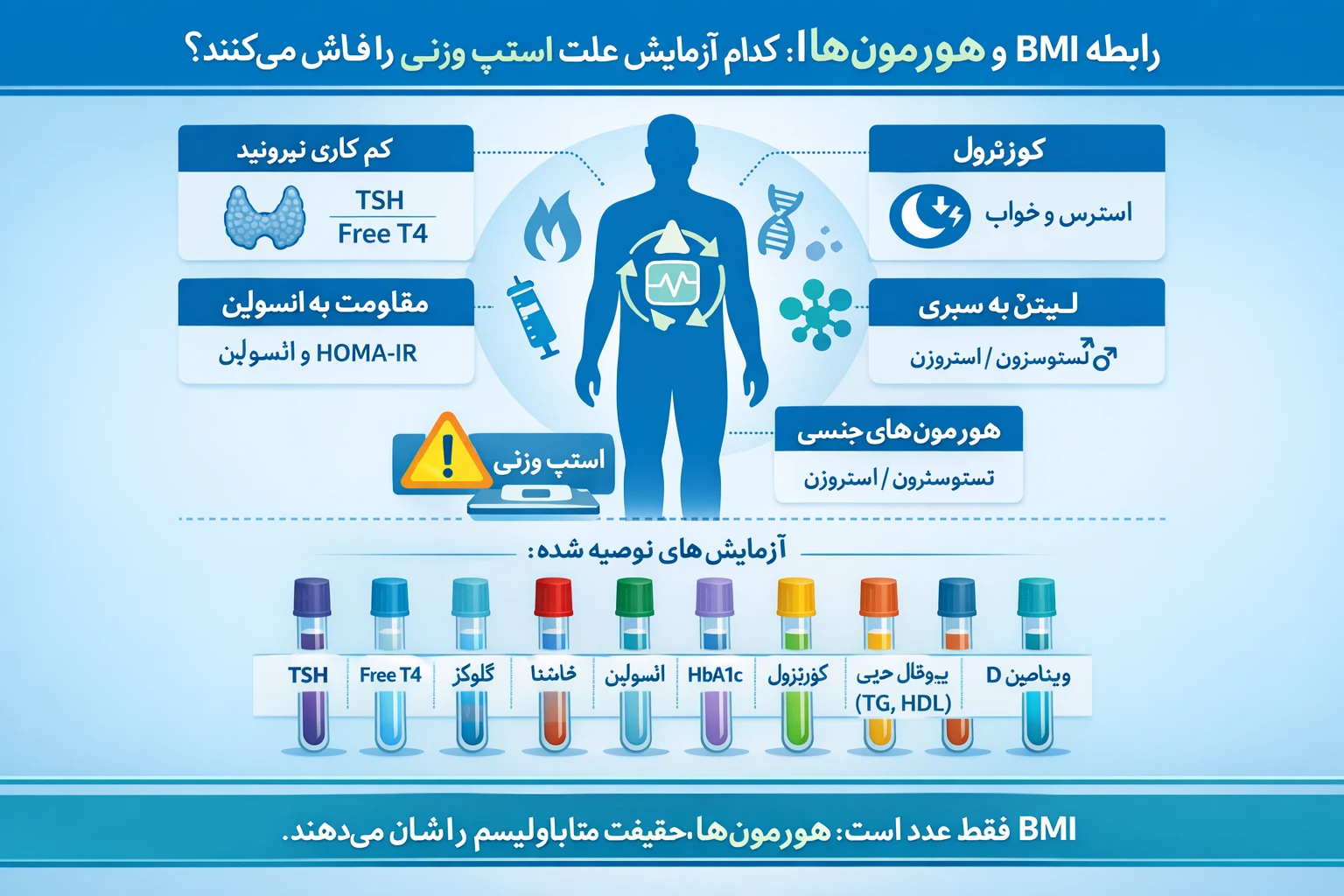
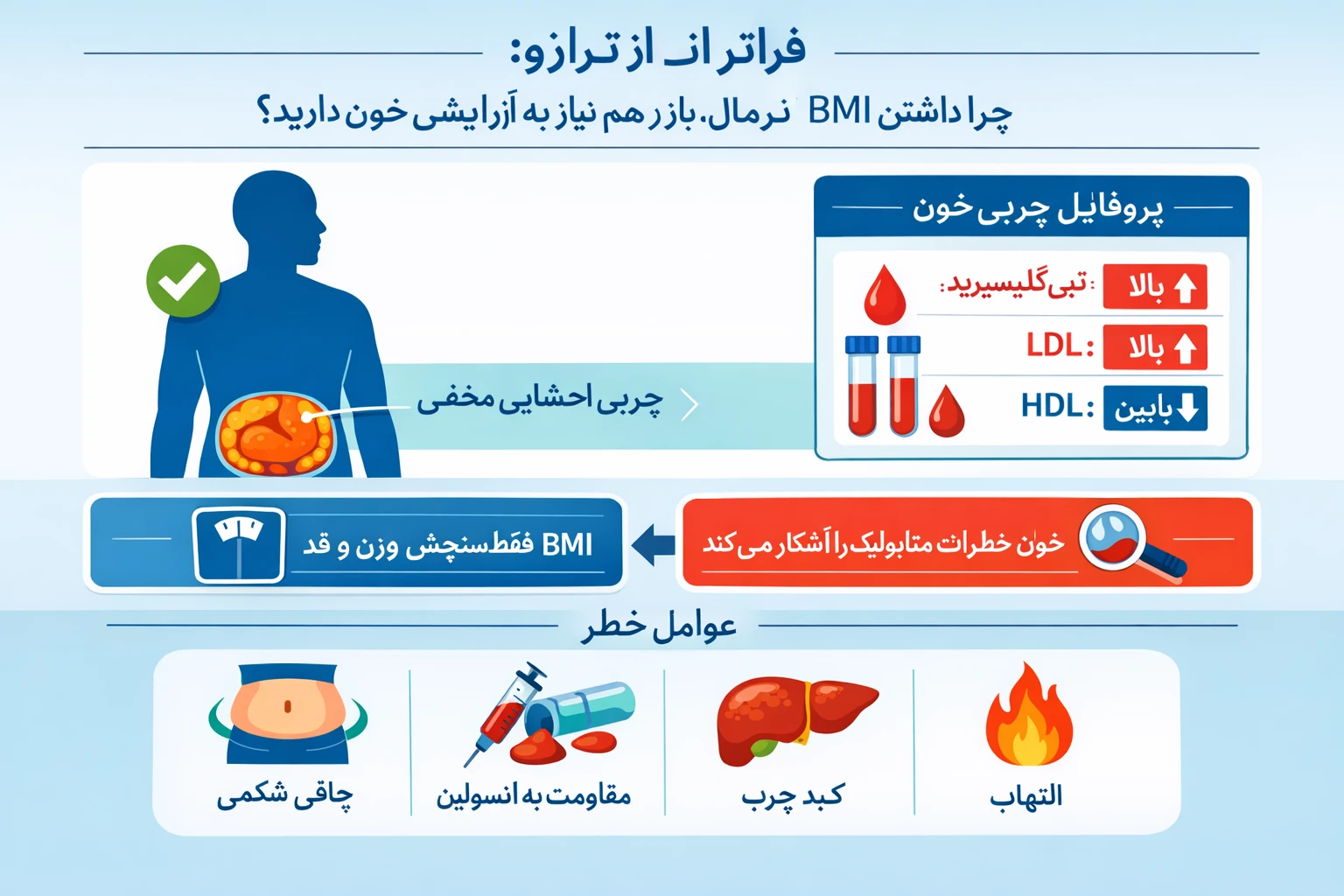
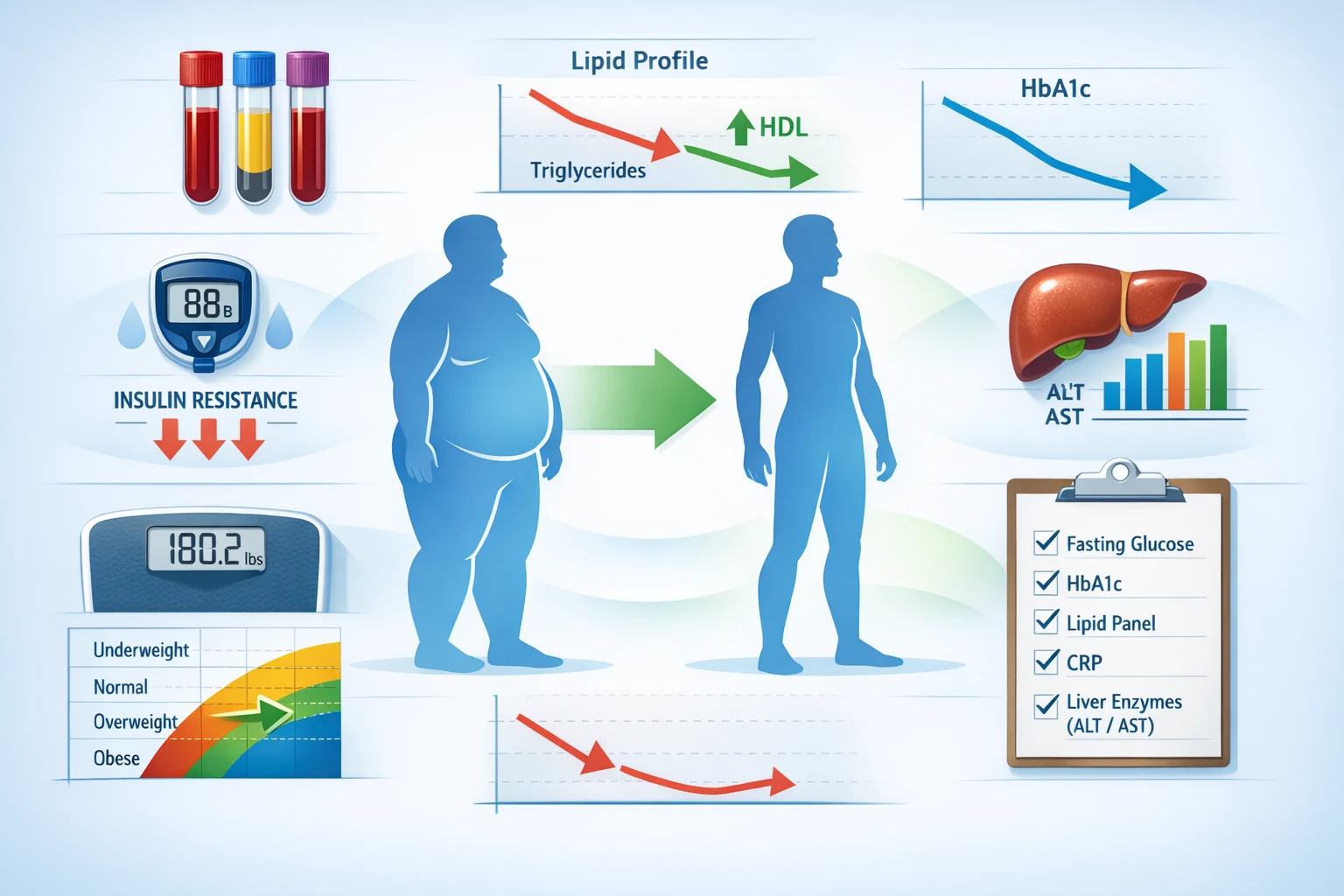
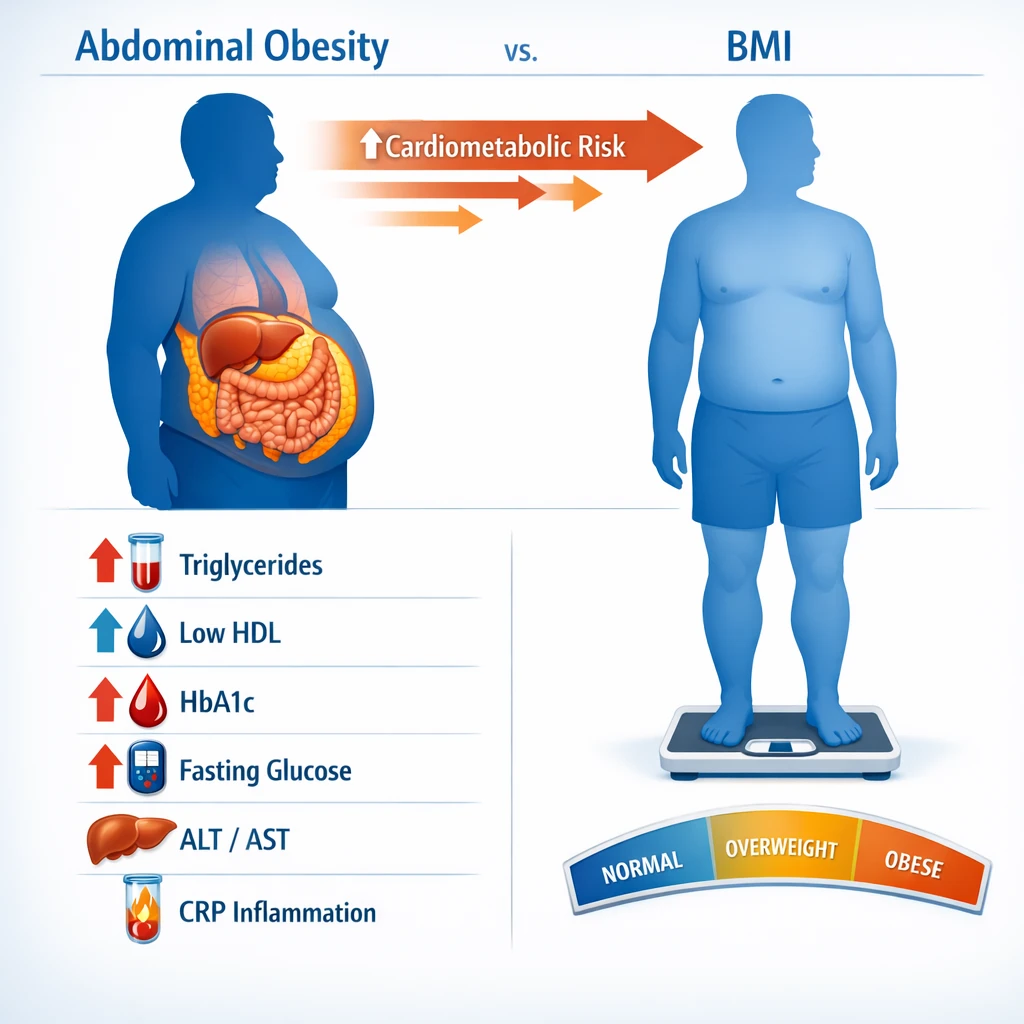
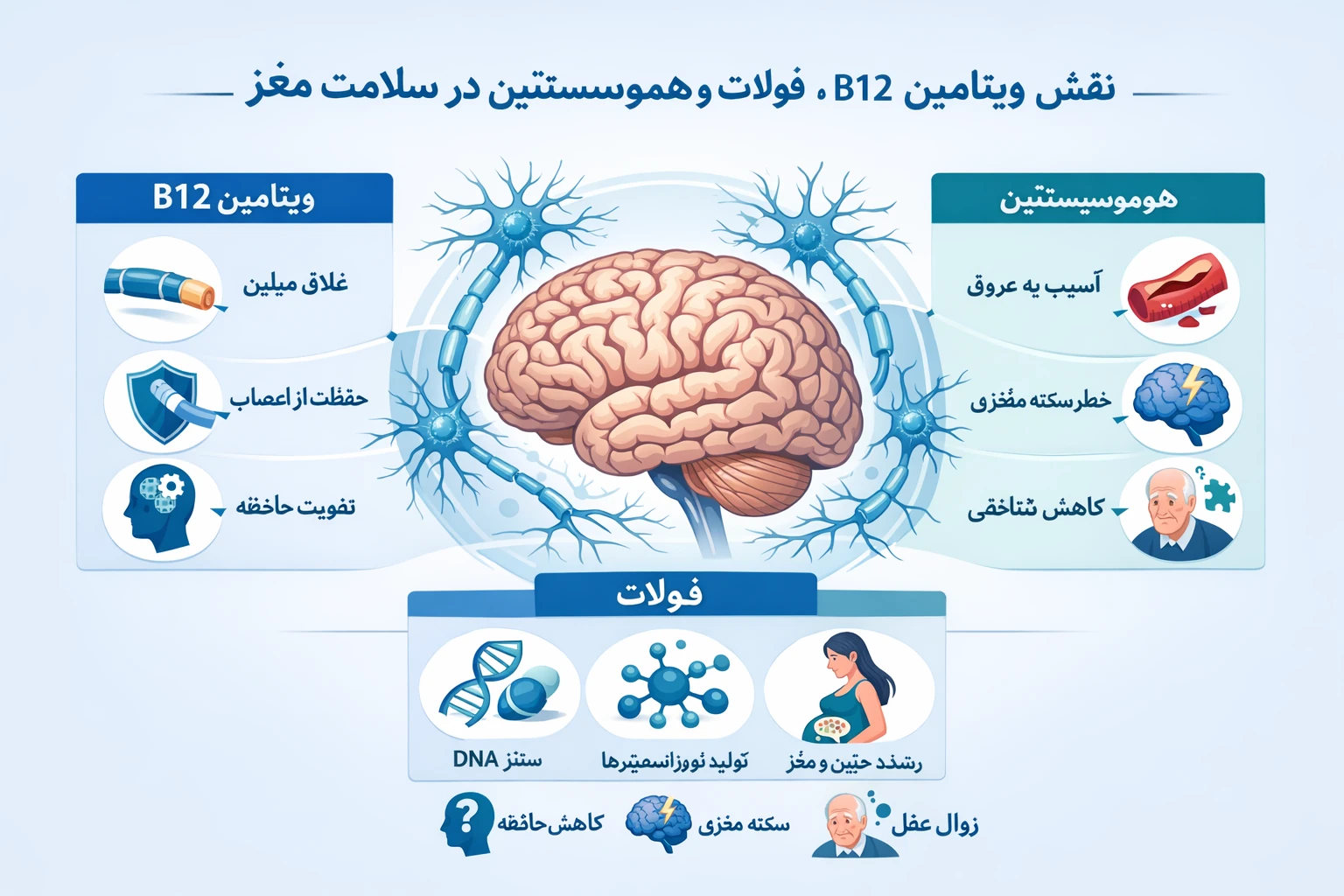
نوروپاتی دیابتی یکی از شایعترین و ناتوانکنندهترین عوارض در بیماران مبتلا به دیابت مزمن است. این اختلال ناشی از آسیب تدریجی اعصاب محیطی بهعلت تغییرات متابولیک، التهابی و عروقی مرتبط با اختلال متابولیسم گلوکز و انسولین میباشد. مطالعات جدید نشان میدهند که سطح بالای انسولین ناشتا (Hyperinsulinemia) نهتنها شاخص مقاومت به انسولین است بلکه میتواند بهطور مستقیم در آسیب عصبی نقش داشته باشد.
در این مقاله به بررسی علمی و بالینی ارتباط بین سطح انسولین ناشتا، حساسیت عصبی و شدت نوروپاتی در بیماران دیابتی میپردازیم.
انسولین و اعصاب؛ پیوندی پنهان اما حیاتی
انسولین تنها هورمون تنظیمکننده قند خون نیست؛ بلکه در سیستم عصبی نیز عملکردی نوروتروفیک و محافظتی دارد. سلولهای عصبی محیطی دارای گیرندههای انسولیناند، و ورود این سیگنال برای حفظ سلامت آکسونها و متابولیسم سلولی حیاتی است.
در بیماران دیابتی مقاوم به انسولین، با وجود افزایش سطح انسولین ناشتا، پاسخ نورونی به این هورمون کاهش مییابد. این ناهماهنگی سبب تجمع مواد اکسیدان، کاهش جریان عصبی و در نهایت مرگ سلولهای عصبی میشود.
مکانیسمهای بیوشیمیایی آسیب عصب در هایپرانسولینِمی
پرانسولینِمی مزمن موجب تحریک مسیرهای التهابی و اکسیداتیو در بافت عصبی میشود. مهمتر از همه:
– افزایش سایتوکاینهای التهابی (IL‑۶، TNF‑α) که به دمیلینه شدن اعصاب محیطی منجر میشود.
– کاهش آدیپونکتین و افزایش CRP** بهعنوان شاخصهای التهابی سیستمیک.
– اختلال در عملکرد اندوتلیال عروق تغذیهکننده عصب و کاهش فاکتورهای رشد مانند VEGF و NGF (عامل رشد عصبی).
– فعال شدن مسیر پلیال (Polyol Pathway) در اثر افزایش گلوکز داخل نورونی و تجمع سوربیتول، که منجر به استرس اسموتیک و تخریب آکسون میگردد.
بهعبارتی، انسولین بالا نه تنها مانع آسیب عصبی نمیشود بلکه در صورت مقاومت سلولی، به تشدید التهاب و استرس اکسیداتیو کمک میکند.
شواهد بالینی: رابطه انسولین ناشتا و شدت نوروپاتی
در مطالعات کوهورت بیماران دیابت نوع ۲:
– بیماران با سطح انسولین ناشتا بیش از ۱۵ µIU/mL، در مقایسه با بیماران دارای سطح طبیعی، سه برابر بیشتر علائم کلینیکی نوروپاتی محیطی (بیحسی، سوزنسوزن شدن، درد سوزشی پاها) را گزارش کردند.
– شاخص HOMA‑IR بهعنوان نمایه مقاومت به انسولین همبستگی مستقیم با کاهش سرعت هدایت عصبی (NCV) نشان داد.
– در بیماران دارای کنترل قند خوب اما انسولین بالا، آسیب عصبی زیر بالینی (Subclinical Neuropathy) در تستهای NCS و QST (تست حساسیت حرارتی و لرزشی) قابلتشخیص بود.
این یافتهها نشان میدهد که انسولین بالا بهتنهایی میتواند عامل خطر مستقل برای نوروپاتی دیابتی باشد، حتی پیش از افزایش قند خون آشکار.
نقش بیومارکرهای پلاسمایی در پیشبینی آسیب عصبی
پژوهشهای جدید در NIH و PubMed (2024) نشان دادهاند که ترکیب سنجش انسولین ناشتا با مارکرهای زیر میتواند پیشبینی دقیقی از خطر نوروپاتی فراهم کند:
– IL‑۶، TNF‑α و hs‑CRP: بیانگر التهاب عصبی و سیستمیک
– VEGF و NGF: بیانگر سلامت عروقی و تغذیه نورونی
– Adiponectin و Leptin: نمایانگر تعادل متابولیسم چربی و حساسیت انسولینی
در نتیجه، ارزیابی این مارکرها در کنار انسولین ناشتا میتواند ابزار بالینی ارزشمندی برای تشخیص زودرس و پایش پیشرفت نوروپاتی باشد.
درمان و پیشگیری هدفمند بر محور انسولین
مدیریت پرانسولینمی در بیماران دیابتی به کاهش التهاب عصبی و جلوگیری از پیشرفت تخریب آکسونی کمک میکند. راهکارهای کلیدی:
– بهبود حساسیت به انسولین از طریق ورزشهای هوازی و کاهش وزن
– کاهش مصرف قند و کربوهیدرات ساده
– استفاده از داروهای بهبوددهنده سیگنال انسولین مانند متفورمین (با پایش دقیق ویتامین B12)
– مصرف آنتیاکسیدانها نظیر آلفالیپوئیک اسید، کوآنزیم Q10 و ویتامین E که در محافظت عصبی نقش دارند
– در موارد شدید، بررسی رژیمهای ضدالتهابی با نظر پزشک متخصص غدد و نورولوژی
پرسشهای متداول (FAQ)
۱. آیا سطح بالای انسولین بهتنهایی میتواند باعث نوروپاتی شود؟
بله، حتی قبل از بروز هیپرگلیسمی پایدار، مقاومت به انسولین و انسولین بالا میتواند منجر به استرس اکسیداتیو و التهاب عصبی شود.
۲. آیا اصلاح رژیم و ورزش واقعاً در جلوگیری از نوروپاتی مؤثر است؟
بهطور قطعی، بله. کنترل وزن و افزایش حساسیت به انسولین جریان خون اعصاب را بهبود داده و از پیشرفت نوروپاتی جلوگیری میکند.
۳. چه زمانی باید سطح انسولین ناشتا اندازهگیری شود؟
در بیماران مبتلا به دیابت نوع ۲ یا افرادی با سندرم متابولیک، سنجش انسولین همراه گلوکز ناشتا حداقل هر ۶ ماه توصیه میشود.
جمعبندی
پرانسولینِمی یا افزایش مزمن انسولین ناشتا در بیماران دیابتی، نهتنها بازتاب مقاومت به انسولین است، بلکه نقش فعال در آسیب عصبی محیطی از طریق مسیرهای التهابی و اکسیداتیو دارد. اندازهگیری انسولین در کنار مارکرهای پلاسمایی مانند IL‑۶، VEGF و NGF میتواند ابزار نوینی برای تشخیص زودهنگام نوروپاتی و برنامهریزی درمان هدفمند باشد.
منابع :
۱. [Mayo Clinic – Diabetic Neuropathy Overview]
2. [Cleveland Clinic – Insulin Resistance and Nerve Health]
No.33
۰۴/۰۸