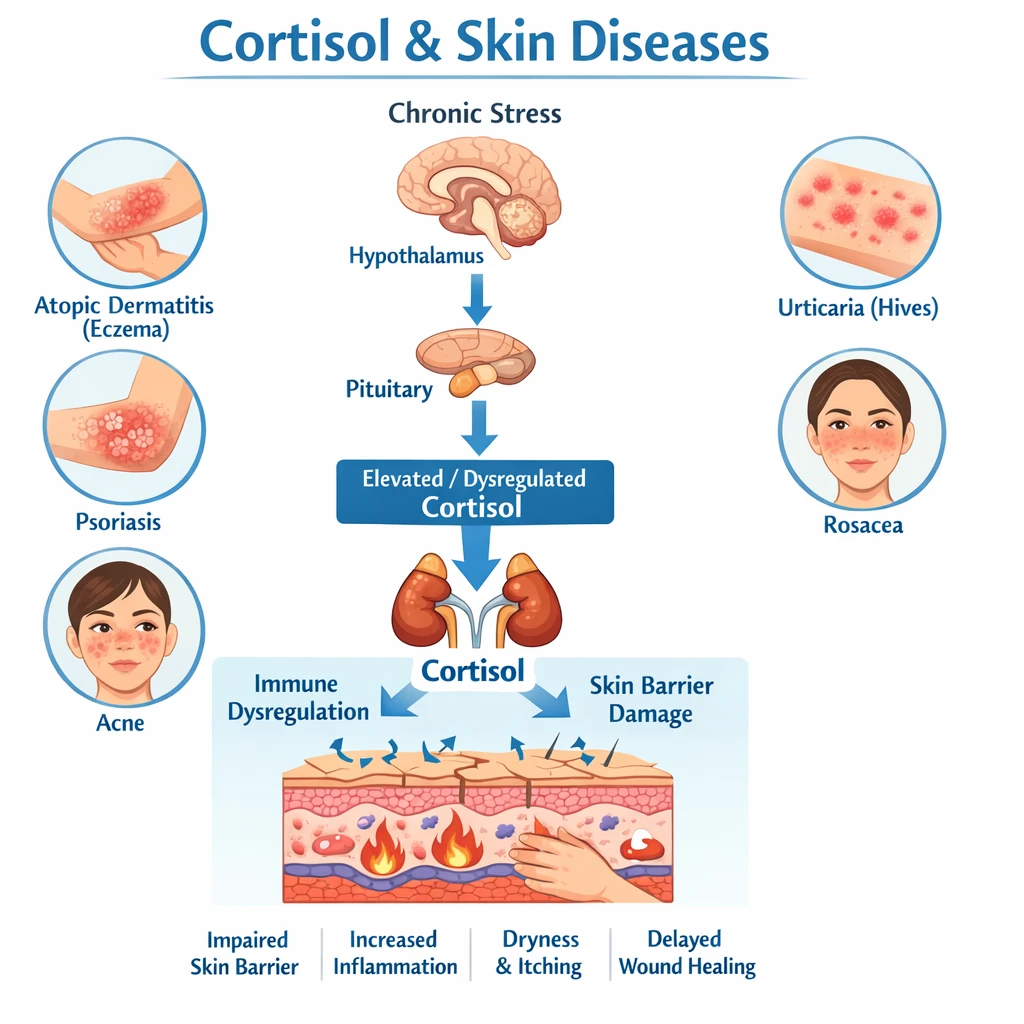
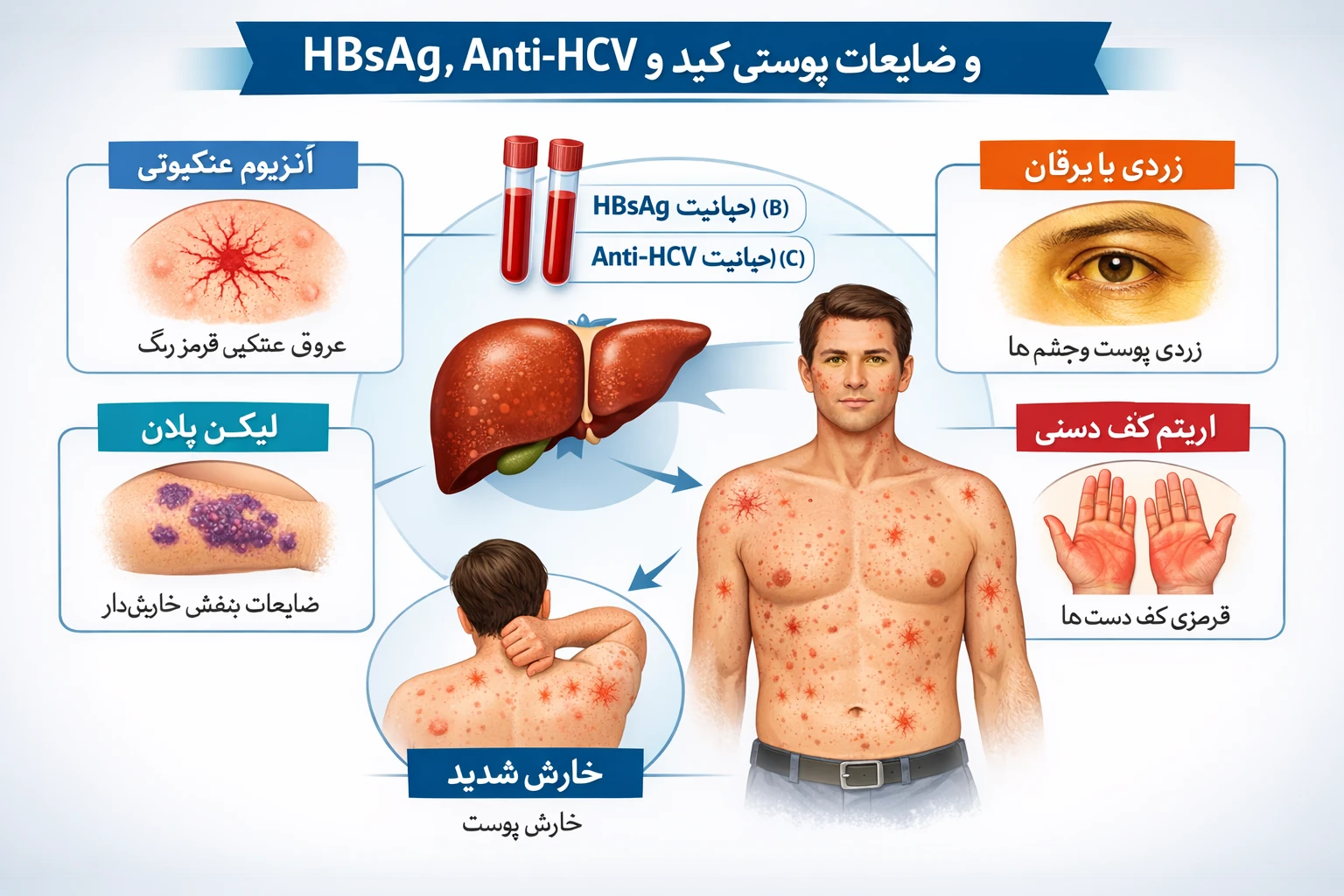
ائوزینوفیلی دارویی یکی از واکنشهای نامطلوب سیستم ایمنی است که در پی مصرف برخی داروها مانند آنتیبیوتیکها، داروهای ضدصرع، یا داروهای بیولوژیک ایجاد میشود. در این وضعیت، تعداد ائوزینوفیلها در خون به شکل غیرطبیعی افزایش مییابد و میتواند منجر به آسیب در اندامهایی چون کبد، ریه یا پوست شود. یکی از مولکولهای کلیدی در این فرآیند، اینترلوکین‑۵ (IL‑۵) است؛ سیتوکینی که نقش اصلی را در رشد، فعالسازی و بقای ائوزینوفیلها ایفا میکند.

IL‑۵ چیست و چرا برای ائوزینوفیلها حیاتی است؟
IL‑۵ نوعی سیتوکین هماتوپوئیتیک است که عمدتاً توسط سلولهای T از نوع Th2 و سلولهای ILC2 تولید میشود. این مولکول همانند «سوخت حیاتی» برای ائوزینوفیلها عمل میکند و موجب زنده ماندن و تکثیر آنها در مغز استخوان و گردش خون میگردد.
**کارکردهای اصلی IL‑۵:
– افزایش تولید ائوزینوفیل در مغز استخوان
– تسهیل انتقال ائوزینوفیلها* از خون به بافتهای هدف
– تقویت رهاسازی پروتئینهای سیتوتوکسیک (مانند MBP و ECP) که در التهاب و آسیب بافتی نقش دارند
چگونگی فعال شدن IL‑۵ در واکنش دارویی
در واکنشهای حساسیتی به دارو، سیستم ایمنی بدن مولکول دارویی یا متابولیت آن را به عنوان آنتیژن شناسایی میکند. این فرآیند منجر به فعال شدن سلولهای T از نوع Th2 میشود که IL‑۴ و IL‑۵ ترشح مینمایند. IL‑۵ باعث القای ائوزینوفیلی از طریق مسیرهای زیر میشود:
– تحریک مغز استخوان برای افزایش تولید ائوزینوفیل
– ممانعت از آپوپتوز ائوزینوفیلها و افزایش طول عمر آنها
– جذب ائوزینوفیلهای فعال به بافتهای درگیر (مانند پوست یا کبد)
– افزایش ترشح **ایمنوگلوبولین E ( IgE )** بهواسطه تعامل IL‑۵ با IL‑۴
این مسیر، محور اصلی در بروز سندرمهای بالینی نظیر DRESS (Drug Reaction with Eosinophilia and Systemic Symptoms) و هپاتیت دارویی ائوزینوفیلیک محسوب میشود.
داروهایی که با افزایش IL‑۵ و ائوزینوفیلی مرتبطاند
**۱. آنتیبیوتیکها (بهویژه سفالوسپورینها و آمپیسیلین):**
در برخی بیماران موجب افزایش شدید IL‑۵ و تجمع ائوزینوفیلها در پوست و کبد میشوند.
**۲. داروهای ضدصرع (کاربامازپین، فنیتوئین و لاموتریژین):**
باعث **فعالسازی مزمن سلولهای Th2** و افزایش ترشح IL‑۵ میگردند؛ از علائم همراه میتوان به تب، بثورات و ائوزینوفیلی محیطی اشاره کرد.
**۳. داروهای بیولوژیک (بهویژه Anti‑IL‑4R یا Anti‑PD‑۱):**
در برخی افراد باعث **عدم تعادل بین IL‑۴ و IL‑۵** شده و منجر به ائوزینوفیلی پارادوکسیک میشوند.
نقش IL‑۵ در آسیب بافتی ناشی از دارو
ائوزینوفیلهای فعالشده با واسطه IL‑۵، در بافتهای هدف پروتئینهایی مانند Major Basic Protein (MBP) و Eosinophil Cationic Protein (ECP) آزاد میکنند که موجب نکروز سلولی و التهاب موضعی میشود. این آسیبها میتوانند در موارد شدید به:
– هپاتیت ائوزینوفیلیک
– پنومونیت دارویی
– نفریت بینابینی ائوزینوفیلیک
– درگیری پوست (DRESS یا AGEP)
منجر گردند.
تشخیص و اهمیت درمان هدفمند IL‑۵
تشخیص ائوزینوفیلی دارویی شامل بررسی تاریخ مصرف دارو، شمارش ائوزینوفیل در CBC و آزمایشهای ایمنی اختصاصی است. در این میان، شناخت مسیر IL‑۵ به درمانهای هدفمند جدید کمک کرده است.
درمانهای هدفمند علیه IL‑۵ یا گیرنده آن:
– مِپولیزومَب (Mepolizumab)
– رِزلیزومَب (Reslizumab)
– بِنرالیزومَب (Benralizumab)
این داروها با مهار مستقیم IL‑۵ یا تخریب گیرندههای آن روی ائوزینوفیل، التهاب ناشی از دارو را کاهش داده و احتمال آسیب اندامها را کم میکنند.
پرسشهای متداول (FAQ)
۱. آیا همه بیماران مبتلا به ائوزینوفیلی دارویی سطوح بالای IL‑۵ دارند؟
خیر، افزایش IL‑۵ عمدتاً در واکنشهای نوع Th2 و موارد شدید یا سیستمیک مشاهده میشود.
۲. آیا میتوان از بلوککنندههای IL‑۵ برای درمان استفاده کرد؟
بله، مسدودکنندههای IL‑۵ مانند مِپولیزومَب در برخی واکنشهای شدید و مقاوم مؤثر گزارش شدهاند.
۳. آیا IL‑۵ تنها عامل التهاب ائوزینوفیلیک است؟
خیر، سیتوکینهای دیگری همچون IL‑۴، IL‑۱۳ و GM‑CSF نیز در همکاری با IL‑۵ در تقویت ائوزینوفیلی نقش دارند.
جمعبندی
اینترلوکین‑۵، محور مرکزی در پاتوژنز ائوزینوفیلی دارویی است. افزایش غیرقابل کنترل آن، بقای ائوزینوفیلها و آسیب بافتی را تشدید میکند. شناسایی نقش IL‑۵ نهتنها در درک بهتر مسیرهای ایمنی دارویی اهمیت دارد، بلکه راهی برای درمانهای هدفمند و ایمنتر علیه واکنشهای دارویی فراهم کرده است.
منابع :
– [Mayo Clinic – Eosinophilia: Causes and Immune Pathways]
– [LabTestsOnline – Eosinophil Count and IL‑۵ Pathway]
No.104
۰۴/۰۸