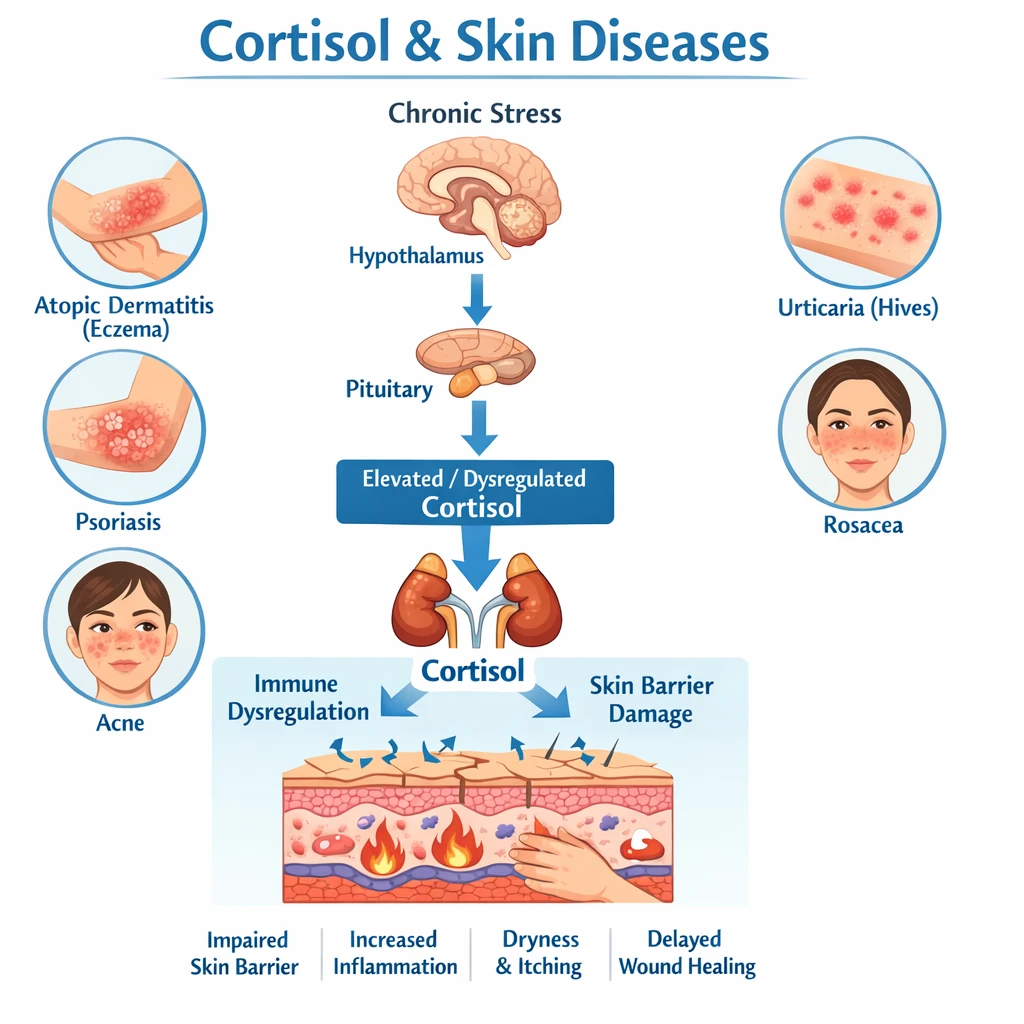
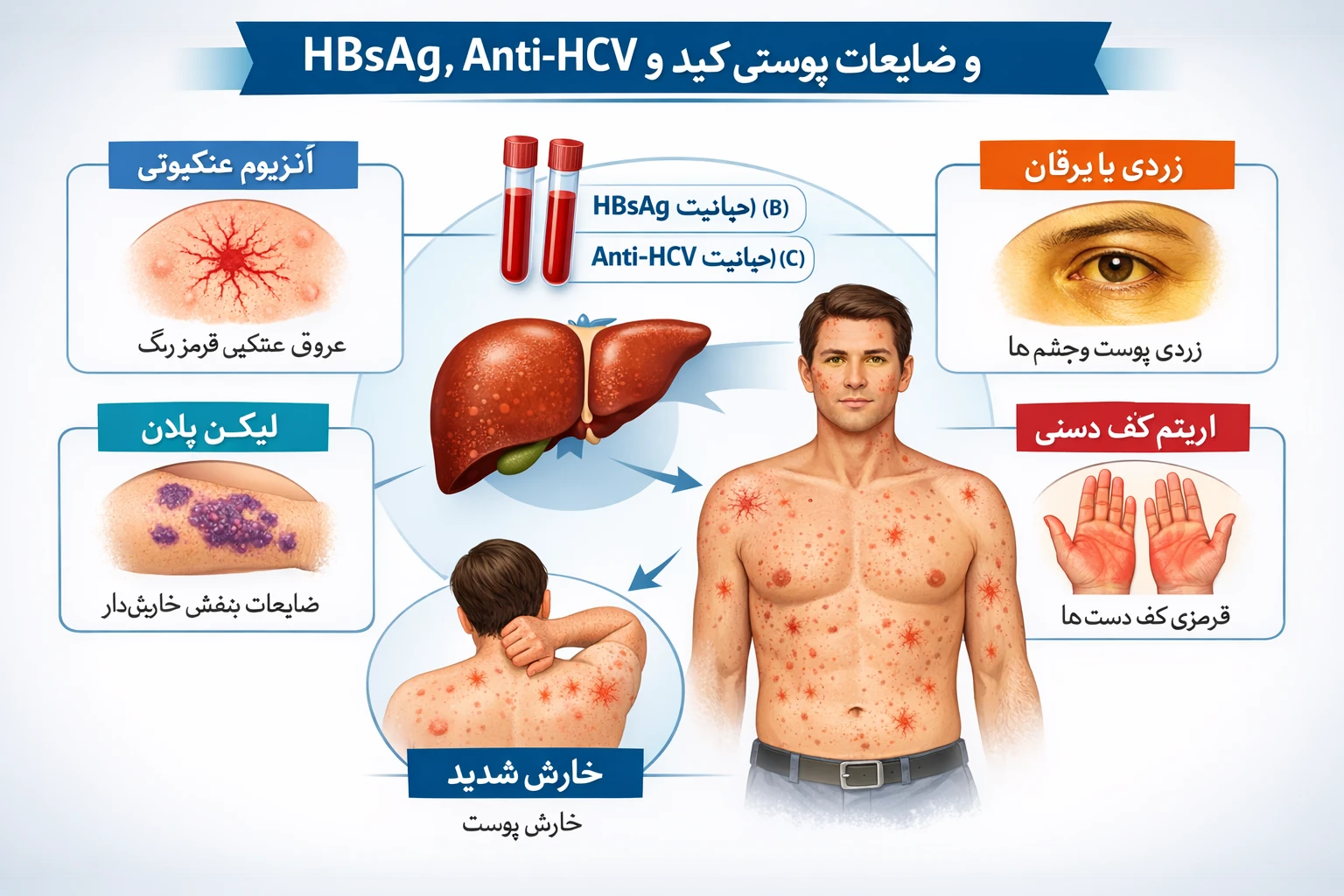
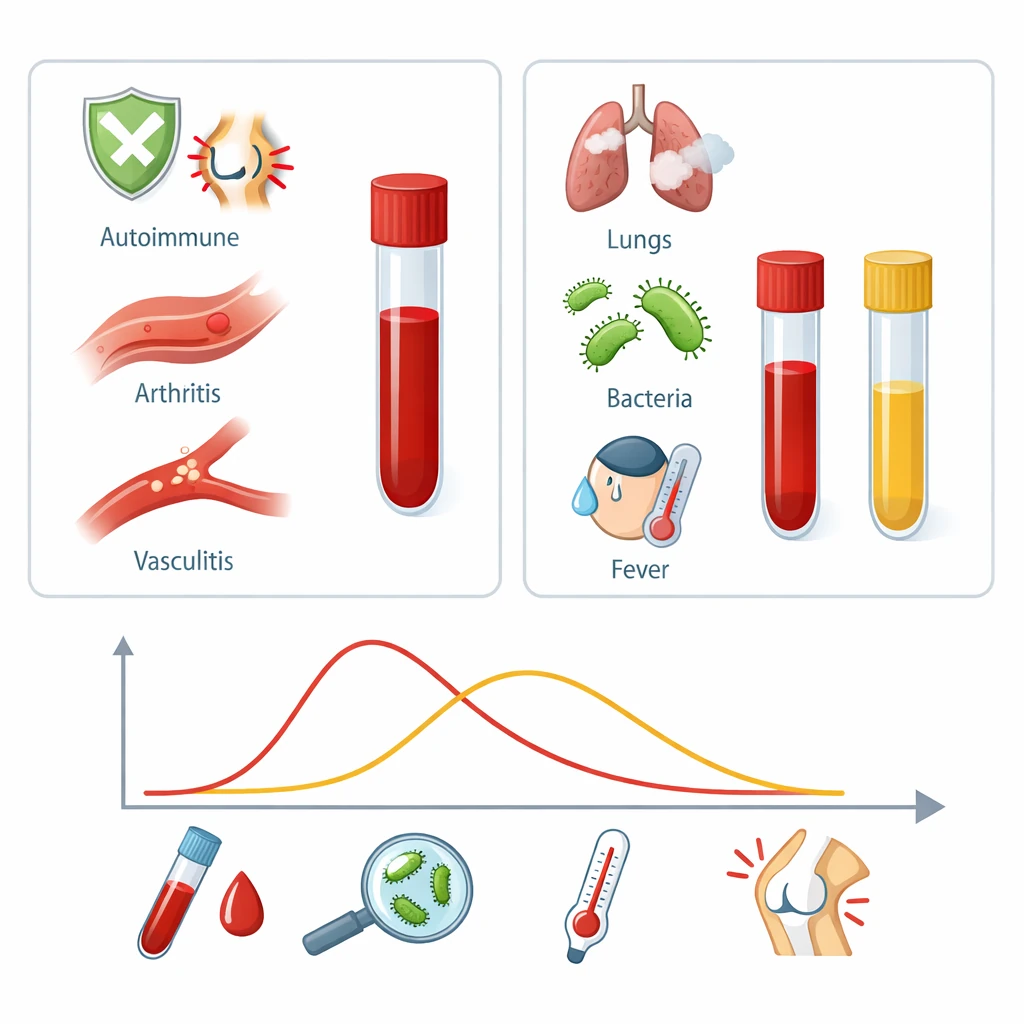
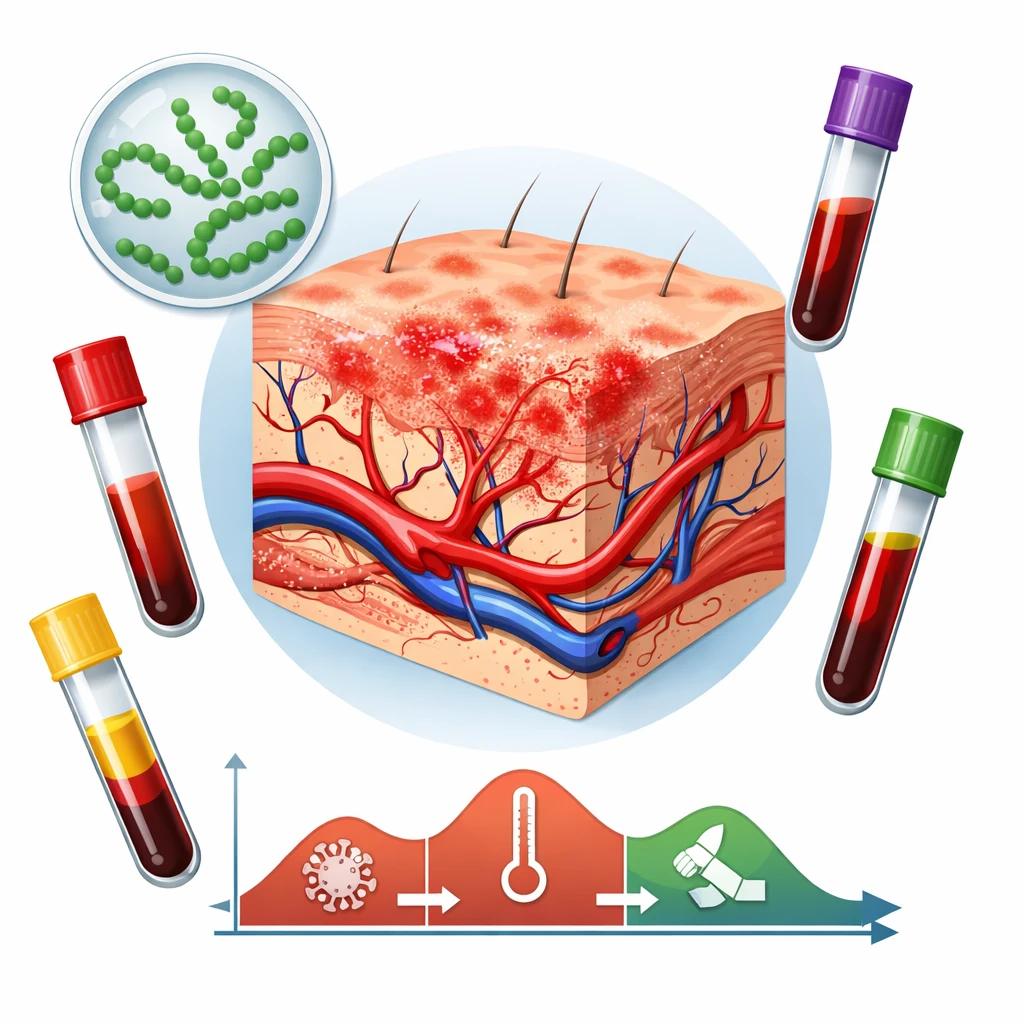
کشت خون یکی از دقیقترین و حیاتیترین آزمایشهای پزشکی است که نقش تعیینکنندهای در تشخیص عفونتهای خونی (Bloodstream Infections) و مدیریت درمانی بیماران ایفا میکند. اگر بخواهیم ساده بگوییم، این آزمایش میتواند مشخص کند که آیا میکروارگانیسمهایی مثل باکتری یا قارچ در خون شما وجود دارند یا خیر — و اگر جواب مثبت باشد، دقیقاً کدامیک از آنها هستند.
در این مقاله، به زبان ساده و علمی بررسی میکنیم که کشت خون چیست، چگونه انجام میشود، چه چیزی از آن میتوان فهمید، و مهمتر از همه، چگونه نتایج آن را تفسیر کنیم.

کشت خون چیست و چگونه انجام میشود؟
در شرایط عادی، خون انسان باید کاملاً استریل باشد. اما در برخی بیماریها مثل سپسیس، اندوکاردیت، یا مننژیت، میکروارگانیسمها وارد جریان خون میشوند و عفونت شدیدی را ایجاد میکنند. در این موارد، پزشک ممکن است کشت خون را برای شناسایی عامل بیماری تجویز کند.
برای انجام کشت خون، مقداری از خون بیمار (حدود ۲۰ تا ۳۰ میلیلیتر برای بزرگسالان) با رعایت کامل اصول استریل از ورید گرفته میشود. نمونه در بطریهای مخصوص حاوی محیط کشت قرار میگیرد و در دستگاههای خاصی قرار میگیرد که طی چند روز رشد میکروارگانیسمها را رصد میکنند. اگر باکتری یا قارچی در خون باشد، رشد خواهد کرد و این یعنی «نتیجه مثبت».

تست مثبت همیشه به معنی عفونت نیست!
اگر نتیجه آزمایش مثبت باشد، آزمایشگاه نوع دقیق میکروارگانیسم را گزارش میدهد (مثلاً E. coli یا S. aureus). اما همیشه این نتیجه به معنای وجود عفونت واقعی نیست! گاهی ممکن است آلودگی اتفاقی در حین نمونهگیری یا آزمایش باعث مثبتشدن کاذب شود. برای مثال، باکتریهایی مثل استافیلوکوکوس اپیدرمیدیس که به طور طبیعی روی پوست هستند، اگر در محیط کشت رشد کنند، ممکن است نتیجه را گمراهکننده کنند.
برای تشخیص تفاوت بین آلودگی و عفونت واقعی، پزشکان به مواردی مانند نوع میکروارگانیسم، تعداد نمونههای مثبت، علائم بیمار، و مدتزمان رشد (time to positivity) توجه میکنند.

تست منفی بهمعنی رد کامل عفونت نیست.
در مقابل، منفیبودن نتیجه هم همیشه خیالتان را راحت نمیکند. اگر قبل از گرفتن نمونه، آنتیبیوتیک استفاده کرده باشید، یا مقدار خون کم باشد، ممکن است عفونت واقعی وجود داشته باشد اما کشت منفی شود. به همین دلیل، تفسیر این نتایج باید با دقت و بر اساس وضعیت بالینی بیمار انجام شود.
کدام بیماریها بیشتر با کشت خون بررسی میشوند؟
- سپسیس (Sepsis): یکی از خطرناکترین شرایط که کشت خون نقش کلیدی در تشخیص سریع و شروع درمان مناسب دارد.
- اندوکاردیت عفونی: التهاب و عفونت دریچههای قلب که معمولاً باکتریها عامل آن هستند و تشخیص قطعی با کشت خون ممکن میشود.
- مننژیت: التهاب پردههای مغز که گاهی با عفونت خونی همراه است.
چرا حجم خون و زمان نمونهگیری مهم است؟
برای اینکه نتیجه آزمایش دقیق باشد، باید حجم کافی خون گرفته شود (در بزرگسالان معمولاً ۲ ست ۱۰ میلیلیتری). همچنین، بهترین زمان برای گرفتن نمونه، قبل از شروع آنتیبیوتیک و در زمان تب یا لرز بیمار است. رعایت این اصول میتواند حساسیت تست را به شکل قابل توجهی بالا ببرد.
تفسیر آزمایش کشت خون به زبان ساده
| وضعیت نتیجه | احتمال عفونت واقعی | نیاز به بررسی بیشتر |
| مثبت واقعی (باکتری دیده شده) | زیاد | بله، انتخاب آنتیبیوتیک بر اساس نتیجه |
| مثبت مشکوک (فقط یک ست مثبت، باکتری پوست) | متوسط | بررسی مجدد علائم و شاید تکرار تست |
| منفی ولی علائم قوی | ممکن است کاذب باشد | تکرار تست، بررسی منابع دیگر |
| منفی و بیمار بدون علامت | احتمالاً بدون عفونت | بدون نیاز به اقدام فوری |
جمعبندی نهایی
کشت خون یکی از مهمترین ابزارهای پزشکی برای تشخیص عفونتهای سیستمیک است، اما مثل هر آزمایش دیگری، تفسیر آن نیاز به آگاهی و دقت دارد. اگر بهدرستی انجام شود و بهدرستی تحلیل گردد، میتواند جان بیمار را نجات دهد. رعایت اصول نمونهگیری، دقت در زمانبندی، و ارتباط نزدیک بین پزشک و آزمایشگاه، کلید موفقیت این روش تشخیصی است.
منابع:
No.12
۰۴/۰۲