اختلالات انعقادی (Coagulation Disorders) گروهی از بیماریها هستند که در آنها فرآیند طبیعی لختهشدن خون دچار اختلال میشود. این اختلالات میتوانند بهصورت خونریزیهای غیرطبیعی یا برعکس افزایش خطر لختهشدن (ترومبوز) بروز کنند. نکته مهم اینجاست که بسیاری از این بیماریها تنها از طریق تغییرات فاکتورهای پلاسمایی در آزمایش خون شناسایی میشوند و ممکن است تا مدتها بدون علامت بالینی باقی بمانند.
در این مقاله، بهصورت علمی اما قابلفهم، بررسی میکنیم که چگونه اختلالات انعقادی با تغییر فاکتورهای پلاسمایی مرتبط هستند و چرا آزمایشهای تخصصی نقش کلیدی در تشخیص آنها دارند.
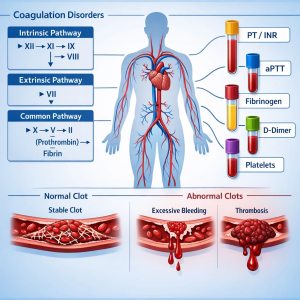
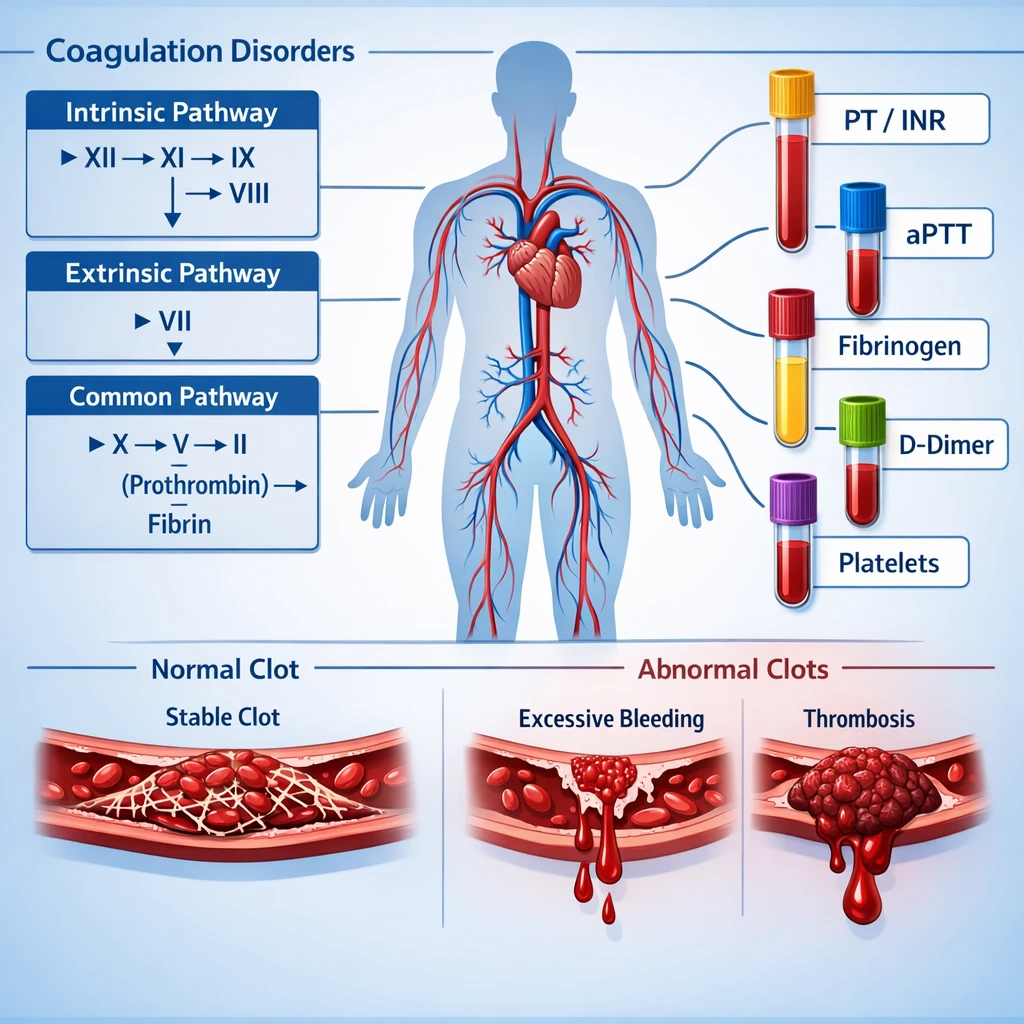
سیستم انعقاد خون چگونه کار میکند؟
فرآیند انعقاد خون مجموعهای هماهنگ از واکنشهاست که با مشارکت فاکتورهای انعقادی پلاسما انجام میشود. این فاکتورها که اغلب پروتئینهای ساختهشده در کبد هستند، بهصورت زنجیرهای فعال میشوند تا در نهایت از خونریزی جلوگیری کنند.
بهطور کلی، سیستم انعقادی شامل:
- مسیر داخلی (Intrinsic Pathway)
- مسیر خارجی (Extrinsic Pathway)
- مسیر مشترک (Common Pathway)
هرگونه کاهش، افزایش یا اختلال عملکرد در فاکتورهای این مسیرها میتواند منجر به بیماری شود.
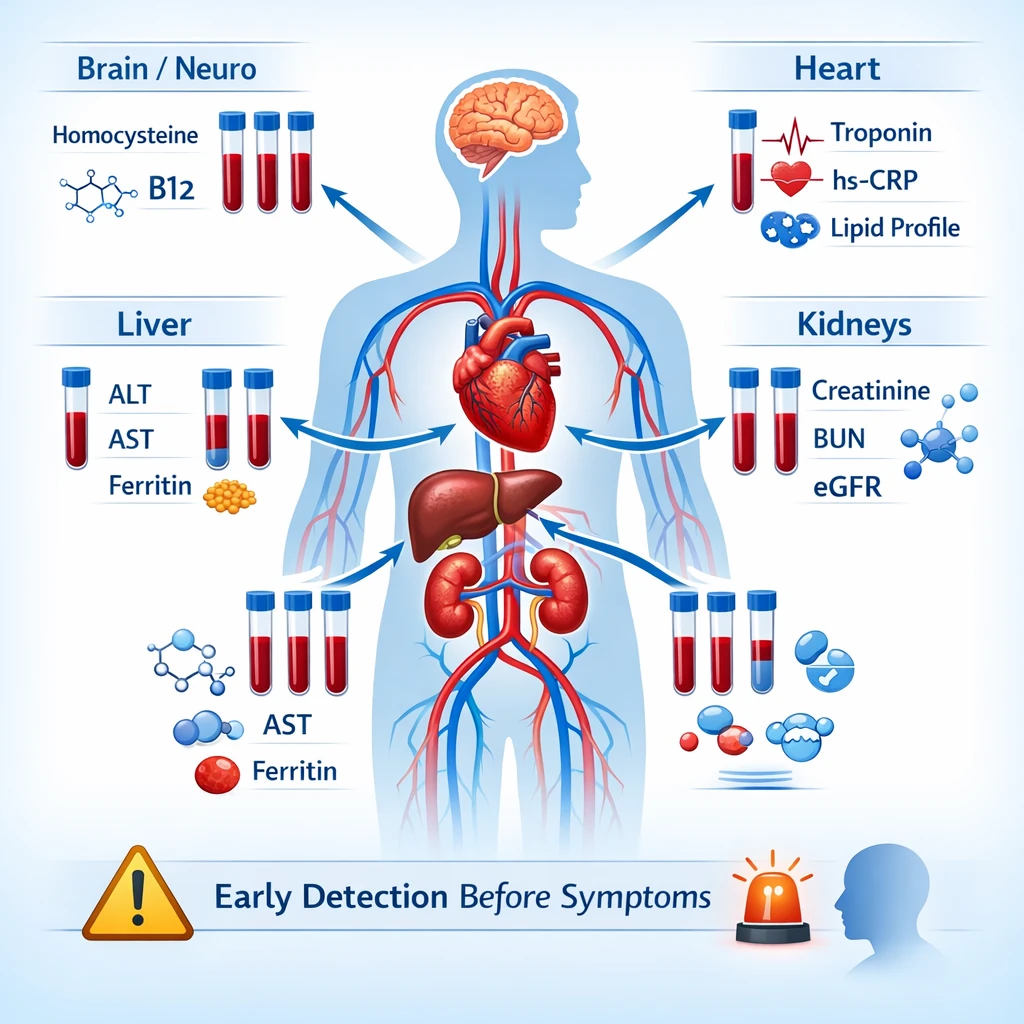
فاکتورهای پلاسمایی مهم در اختلالات انعقادی
آزمایش خون میتواند تغییرات ظریف اما حیاتی در فاکتورهای زیر را نشان دهد:
- فاکتور VIII و IX → مرتبط با هموفیلی A و B
- فاکتور VII → اختلال در مسیر خارجی انعقاد
- فیبرینوژن (Factor I) → کاهش یا افزایش آن با خونریزی یا ترومبوز مرتبط است
- فاکتور V و X → نقش کلیدی در مسیر مشترک
- پروتئین C، پروتئین S و آنتیترومبین III → مهارکنندههای طبیعی انعقاد
اختلالات انعقادی شایع و الگوی آزمایشگاهی آنها
برخی از مهمترین اختلالات انعقادی و تغییرات آزمایشگاهی مرتبط:
هموفیلی
- کاهش فاکتور VIII (هموفیلی A) یا IX (هموفیلی B)
- aPTT طولانی
- PT طبیعی
بیماری فونویلبراند
- کاهش یا اختلال عملکرد فاکتور فونویلبراند
- گاهی کاهش ثانویه فاکتور VIII
- خونریزیهای مخاطی شایع
اختلالات انعقادی اکتسابی
- ناشی از بیماریهای کبدی، کمبود ویتامین K یا مصرف داروها
- تغییر همزمان چند فاکتور انعقادی
- افزایش PT و INR
ترومبوفیلیها (اختلالات افزایش لختهشدن)
- کاهش پروتئین C، S یا آنتیترومبین
- افزایش خطر لختههای وریدی یا آمبولی ریه
- اغلب بدون علامت تا بروز اولین ترومبوز
چرا آزمایشهای روتین همیشه کافی نیستند؟
آزمایشهای روتین مانند PT، aPTT و INR فقط دید کلی میدهند. در بسیاری از بیماران:
- نتایج اولیه طبیعی است
- اما فاکتور خاصی دچار نقص عملکردی است
- تشخیص فقط با اندازهگیری اختصاصی فاکتورهای پلاسمایی امکانپذیر است
به همین دلیل، در موارد خونریزی یا لختهشدن غیرقابلتوضیح، آزمایشهای تکمیلی ضروری هستند.
چه زمانی باید به اختلالات انعقادی شک کرد؟
برخی نشانهها که نیاز به بررسی تخصصی دارند:
- خونریزی شدید پس از جراحی یا دندانپزشکی
- کبودیهای مکرر بدون ضربه
- سابقه خانوادگی هموفیلی یا ترومبوز
- لختهشدن خون در سنین پایین
- سقطهای مکرر بدون علت مشخص
نقش آزمایش خون در تشخیص زودهنگام
آزمایش خون نهتنها ابزار تشخیصی، بلکه راهنمای درمان و پایش بیماری است. تشخیص زودهنگام:
- از خونریزیهای تهدیدکننده زندگی جلوگیری میکند
- امکان درمان هدفمند را فراهم میسازد
- کیفیت زندگی بیمار را بهطور چشمگیری بهبود میدهد
جمعبندی و FAQ
آیا همه اختلالات انعقادی ارثی هستند؟
خیر. برخی مادرزادی و برخی اکتسابی هستند (مانند بیماریهای کبدی یا مصرف داروها).
آیا طبیعی بودن PT و aPTT به معنی سلامت کامل است؟
خیر. برخی اختلالات فقط با آزمایشهای تخصصی فاکتورهای پلاسمایی تشخیص داده میشوند.
آیا این اختلالات قابل درماناند؟
بیشتر آنها قابل کنترل هستند، بهویژه اگر زود تشخیص داده شوند.
جمعبندی
اختلالات انعقادی ارتباط مستقیمی با تغییرات فاکتورهای پلاسمایی دارند و بسیاری از آنها بدون آزمایشهای تخصصی قابل شناسایی نیستند. آگاهی از این ارتباط، گامی مهم در تشخیص زودهنگام و پیشگیری از عوارض جدی است.
منابع :
-
Mayo Clinic – Bleeding Disorders
https://www.mayoclinic.org/diseases-conditions/bleeding-disorders
-
Lab Tests Online – Coagulation Tests (PT, aPTT)
No. 58
۰۴/۱۱