کولانژیت خودایمنی یا کلانژیت صفراوی اولیه (Primary Biliary Cholangitis – PBC) از جمله بیماریهایی است که سیستم ایمنی بدن بهطور نابجا به سلولهای پوشاننده مجاری صفراوی حمله میکند. نتیجه این واکنش، التهاب مزمن، انسداد تدریجی جریان صفرا و در نهایت فیبروز یا سیروز کبدی است.
یکی از کلیدهای تشخیصی حیاتی در این بیماری، وجود آنتیبادیای به نام Anti‑Mitochondrial IgG (AMA‑M2) است که بهطور اختصاصی علیه ساختارهای درونمیتوکندریایی سلولها ساخته میشود.
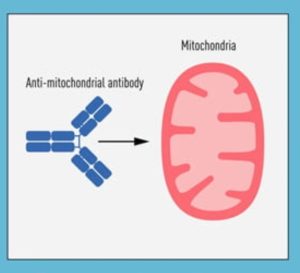
Anti‑Mitochondrial IgG چیست و چرا اهمیت دارد؟
آنتیبادیهای ضد میتوکندری (Anti‑Mitochondrial Antibodies) گروهی از آنتیبادیهای خودایمن هستند که بر ضد مولکولهای موجود در سطح داخلی میتوکندری تولید میشوند.
در میان زیرگونههای مختلف AMA، نوع M2 (از کلاس IgG) بیشترین ارزش تشخیصی را در کولانژیت خودایمنی (PBC) دارد.
ویژگیهای کلیدی AMA‑M2 عبارتاند از:
– در حدود ۹۰ تا ۹۵ درصد از بیماران مبتلا به PBC مثبت میشود.
– به طور معمول در بیماریهای دیگر حضور ندارد و شاخص بسیار اختصاصی برای PBC است.
– معمولاً قبل از بروز علائم بالینی یا افزایش آنزیمهای کبدی ظاهر میشود، بنابراین نقش مهمی در تشخیص زودهنگام بیماری دارد.
نقش AMA‑IgG در تشخیص PBC (کولانژیت خودایمنی)
تشخیص PBC غالباً بر پایه سهگانه زیر است:
– افزایش مداوم آلکالن فسفاتاز (ALP) و GGT
– وجود AMA‑IgG مثبت (بویژه زیرگروه M2)
– و در صورت نیاز، تأیید با نمونهبرداری کبدی (بیوپسی)
درصورتیکه دو مورد از سه معیار بالا وجود داشته باشد، معمولاً نیازی به بیوپسی نیست و تشخیص بالینی PBC قطعی تلقی میشود
نحوه انجام تست Anti‑Mitochondrial IgG
این آزمایش از طریق نمونهگیری خون انجام میشود. سرم فرد برای بررسی وجود آنتیبادیهای IgG علیه آنتیژنهای میتوکندریایی با روشهای ELISA یا ایمونوفلورسانس غیرمستقیم (IFA) بررسی میشود.
نحوه تفسیر نتایج:
– AMA‑IgG مثبت: معمولاً تیتری بالاتر از ۱:۴۰ مشخصه PBC است.
– منفی با شک بالینی بالا:** در برخی بیماران، آنتیبادیهای دیگری مانند anti‑sp100 یا anti‑gp210 ممکن است به جای AMA ظاهر شوند.
ارتباط میان AMA‑IgG و آسیب صفراوی
در کولانژیت خودایمنی، سلولهای ایمنی علیه آنزیمهای میتوکندریایی سلولهای مجاری صفراوی (بهویژه E2 component از آنزیم pyruvate dehydrogenase complex) واکنش نشان میدهند.
این حمله باعث میشود سلولهای مجاری صفراوی تخریب شده و تخلیه صفرا با مانع روبهرو شود. نتیجه این فرآیند عبارت است از:
– افزایش سطح اسیدهای صفراوی در خون
– تخریب پیشرونده بافت کبدی و کلانژیت مزمن
– ظهور علائمی مانند خستگی، خارش، یرقان خفیف و پوست خشک

افتراق PBC از بیماریهای مشابه
وجود AMA‑IgG در کنار نتایج آزمایشهای کبدی به افتراق PBC از سایر بیماریها کمک میکند، از جمله:
– کلانژیت اسکلروزان اولیه (PSC): در این بیماری AMA معمولاً منفی است و الگوی درگیری مجراها متفاوت است.
– هپاتیت خودایمن (AIH): معمولاً ANA یا SMA مثبت است، نه AMA.
– بیماریهای صفراوی دارویی یا متابولیک: بدون وجود آنتیبادیهای خودایمن.
پیامدهای بالینی و مدیریت بیماری
شناسایی Anti‑Mitochondrial IgG به پزشک اجازه میدهد روند بیماری را زود تشخیص داده و پیشرفت آن را کاهش دهد. درمان اصلی معمولاً شامل مصرف اسید اورسودئوکسیکولیک (UDCA) برای بهبود جریان صفرا و کاهش التهاب است.
در موارد پیشرفتهتر یا مقاومت به UDCA، داروهایی مانند اوبتیکولیک اسید یا درمانهای جدیدتر ممکن است تجویز شوند.
پایش منظم سطح آنزیمهای کبدی و ارزیابی تیتر AMA‑IgG در طی درمان، شاخصی برای پاسخ به درمان و خطر پیشرفت فیبروز فراهم میکند.
پرسشهای متداول
۱. آیا هر فرد AMA‑IgG مثبت مبتلا به PBC است؟
خیر، اما در اکثر افراد مثبت، احتمال بروز PBC بسیار بالاست. معمولاً نیاز به بررسی بالینی و آزمایشهای کبدی تکمیلی وجود دارد.
۲. آیا ممکن است نتیجه آزمایش منفی باشد ولی فرد بیماری داشته باشد؟
بله، حدود ۵ تا ۱۰ درصد بیماران PBC ممکن است AMA منفی باشند؛ در این موارد از مارکرهای جایگزین مانند anti‑sp100 استفاده میشود.
۳. پس از درمان آیا سطح AMA‑IgG کاهش مییابد؟
تیتر آنتیبادی ممکن است کاهش یابد، اما معمولاً حتی با بهبود بالینی، بهطور کامل منفی نمیشود.
جمعبندی
وجود Anti‑Mitochondrial IgG (بهویژه AMA‑M2) یکی از دقیقترین شاخصهای سرولوژیک برای تشخیص کولانژیت خودایمنی یا PBC است.
این آنتیبادی نهتنها به افتراق بیماری از سایر علل افزایش آنزیمهای کبدی کمک میکند، بلکه در مراحل ابتدایی، پیش از آسیب شدید، امکان مداخله درمانی مؤثر را فراهم میسازد.
منابع
– [Primary Biliary Cholangitis – Mayo Clinic]
– [Autoimmune Liver Diseases – MedlinePlus]
No.85.
۰۴/۰۸