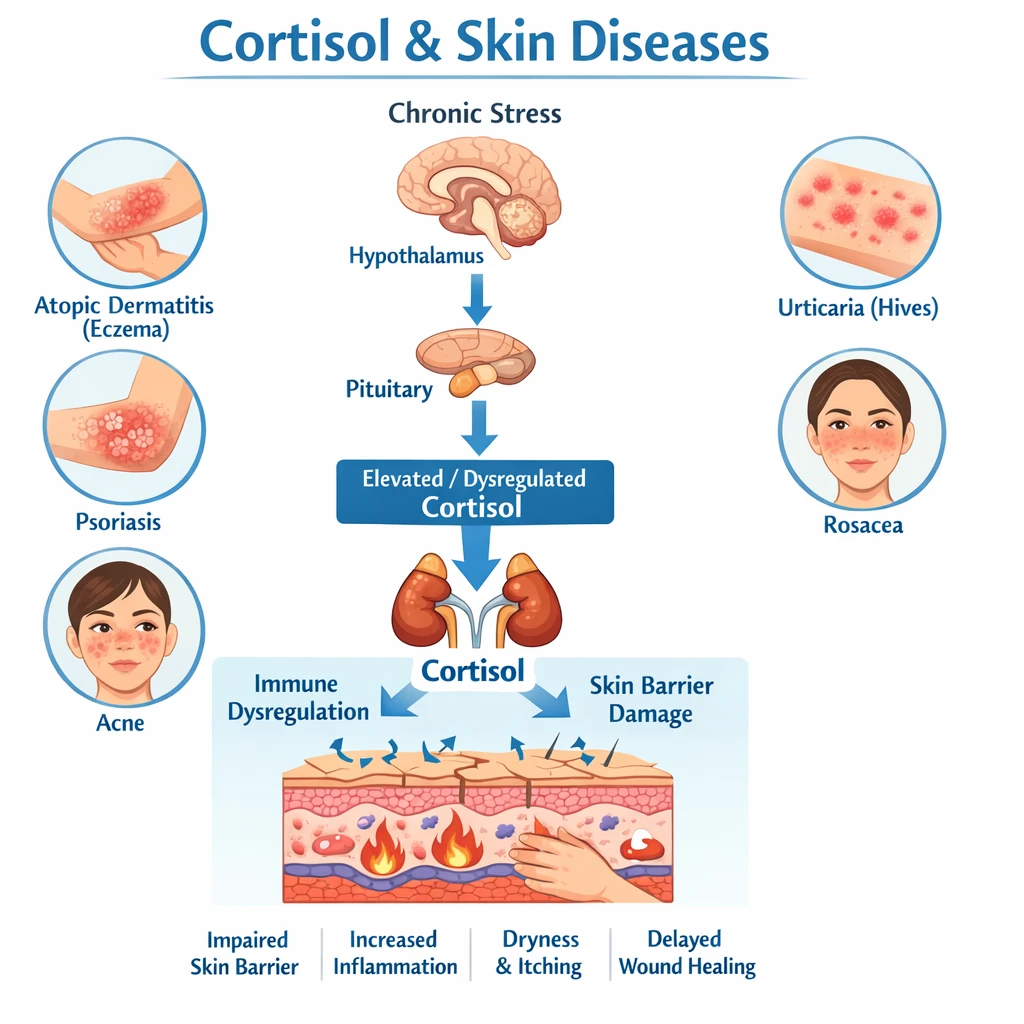
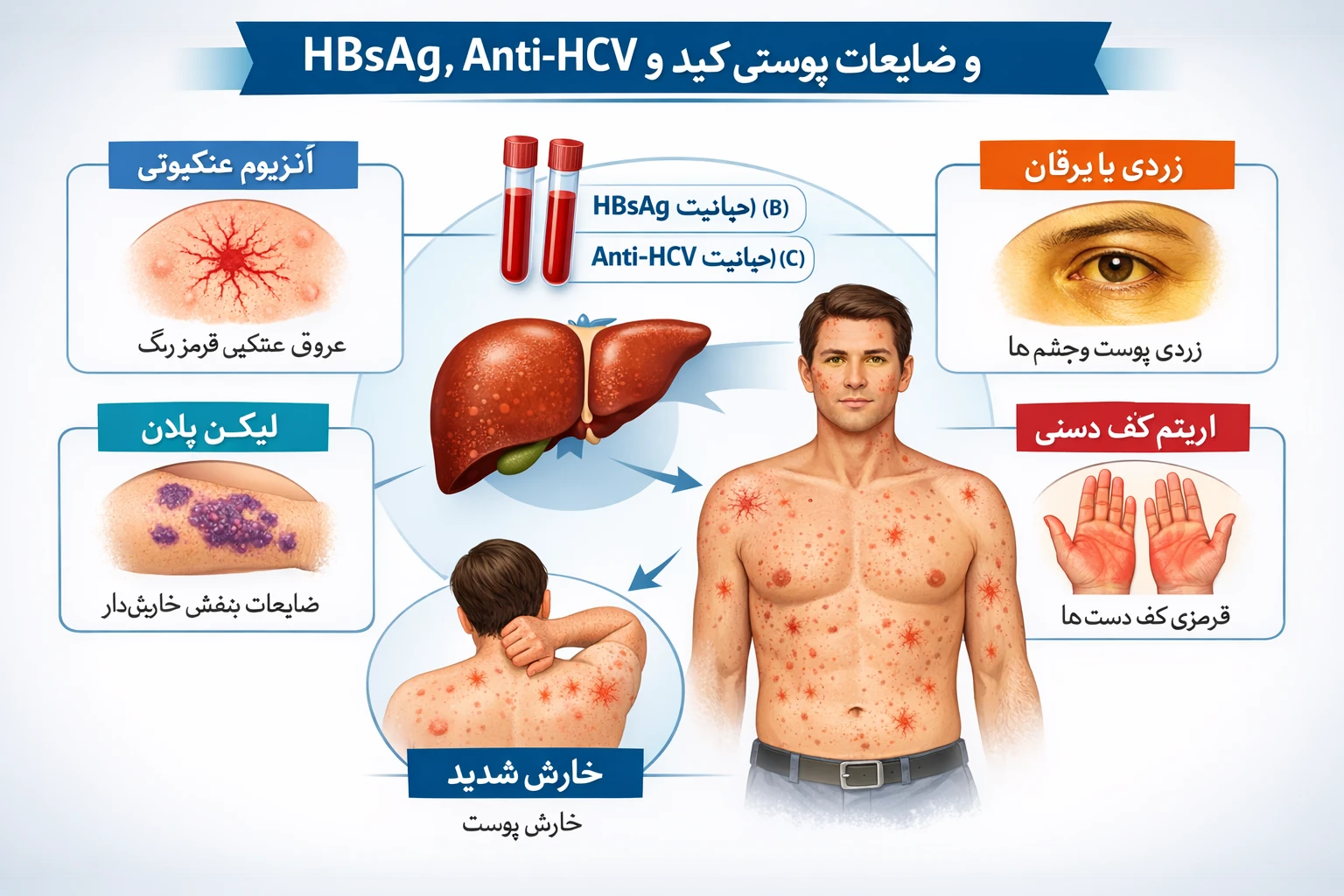
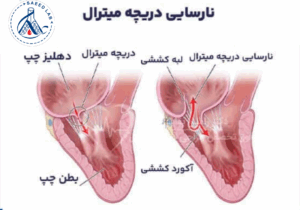
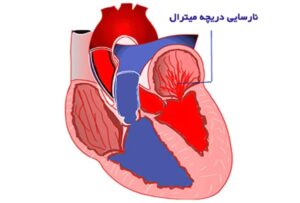
نارسایی دریچهای به معنی «بستهنشدن کامل دریچه» و برگشت خون به اتاقک قبلی قلب است. این مشکل میتواند هر یک از چهار دریچه (میترال، آئورت، تریکوسپید، پولمونر) را درگیر کند و اگر شدید شود به بزرگشدن قلب، نارسایی قلبی و آریتمی منجر شود. در میان انواع مختلف، نارسایی میترال شایعترین است.
چرا مهم است؟
نارسایی دریچهای همیشه خطرناک نیست؛ موارد خفیف ممکن است بیعلامت باشند. اما در صورت پیشرفت میتواند کیفیت زندگی را کم کند و خطر عوارضی مانند نارسایی قلبی، فشار خون ریوی، لخته و سکته را بالا ببرد. پیگیری منظم و درمان بهموقع از آسیب دائمی قلب پیشگیری میکند.
علائم شایع
-
تنگی نفس (بهخصوص هنگام فعالیت یا درازکش)، خستگی، کاهش تحمل فعالیت
-
تورم پا و مچ، اتساع وریدهای گردن، افزایش وزن ناشی از احتباس مایع
-
درد یا فشار سینه، سرگیجه یا سنکوپ، تپش قلب و بینظمی ضربان
-
در معاینه ممکن است سوفل قلبی شنیده شود
اگر درمان نشود، علائم معمولاً بدتر میشود.
چه زمانی به پزشک مراجعه کنیم؟
اگر تنگی نفس پیشرونده، درد سینه، ادم اندامها یا سنکوپ دارید، ارزیابی تخصصی (قلبوعروق) ضروری است. در صورت تشخیص نارسایی دریچهای، ویزیتهای دورهای طبق نظر پزشک لازم است
علل و عوامل خطر
-
فرسایش و تغییرات وابسته به سن، بیماریهای دژنراتیو دریچه
-
تب روماتیسمی پس از عفونت گلو با استرپتوکوک گروه A
-
اندوکاردیت عفونی (عفونت دریچه)، پیامد انفارکتوس یا کاردیومیوپاتی
-
نقایص مادرزادی مانند دریچه دولتی آئورت، پرولاپس میترال
-
پرتودرمانی قفسه سینه، پرفشاری خون، دیابت، سیگار، افزایش سن
پیشگیری از تب روماتیسمی با درمان عفونتهای استرپتوکوکی و در افراد با سابقه تب روماتیسمی، پروفیلاکسی طولانیمدت طبق دستور پزشک توصیه میشود.
نحوه تشخیص
اکوکاردیوگرافی (اکو) آزمایش اصلی است: ساختار دریچه و شدت نارسایی، جهت و حجم جریان برگشتی، و تأثیر آن بر حفرات قلب را نشان میدهد. بسته به نیاز، اکو از روی قفسه سینه (TTE) یا از راه مری (TEE) انجام میشود. سایر تستها شامل ECG، عکس قفسه سینه، تست استرس و در برخی موارد MRI قلب است.
انواع نارسایی بر اساس دریچه
-
میترال (MR): شایعترین نوع؛ برگشت خون از بطن چپ به دهلیز چپ. در موارد خفیف ممکن است بیعلامت باشد؛ در موارد شدید تنگی نفس و خستگی بروز میکند.
-
آئورت (AR): بستهنشدن دریچه آئورت و برگشت خون از آئورت به بطن چپ؛ بهتدریج باعث بزرگشدن بطن چپ میشود.
-
تریکوسپید (TR): برگشت خون از بطن راست به دهلیز راست؛ TR خفیف/ردیابی غالباً طبیعی و بیاهمیت است، اما موارد متوسط تا شدید میتواند به تنگی نفس و ادم منجر شود.
-
پولمونر: نادرتر و معمولاً ثانویه به بیماریهای ریوی یا پس از جراحیها.
عوارض احتمالی
-
نارسایی قلبی و احتباس مایع
-
آریتمیها (مثلاً فیبریلاسیون دهلیزی)
-
فشار خون ریوی، لخته و سکته مغزی
-
بدتر شدن تدریجی عملکرد قلب در صورت تأخیر در درمان
پایش و مداخله بهموقع خطر این عوارض را کاهش میدهد.
درمان و مدیریت
۱) پایش و اصلاح سبک زندگی
-
موارد خفیف ممکن است فقط پیگیری منظم با اکو نیاز داشته باشند (بسته به شدت، از هر ۶ ماه تا هر ۵ سال).
-
کنترل فشارخون، ترک سیگار، فعالیت بدنی متناسب، مدیریت دیابت و چربی خون
۲) دارودرمانی (برای علائم یا بیماری زمینهای)
-
دیورتیکها برای کاهش ادم و تنگی نفس
-
داروهای کنترل فشارخون/نارسایی قلبی بر اساس نظر پزشک
-
درمان اختصاصی علل (مثلاً آنتیبیوتیک در اندوکاردیت)
یادآوری: دارو دریچه را ترمیم نمیکند اما علائم و بار حجمی قلب را کاهش میدهد.
۳) ترمیم یا تعویض دریچه
-
جراحی ترمیم/تعویض: رویکرد اصلی در نارساییهای شدید یا همراه با آسیب عملکرد قلب. در نارسایی میترال، ترمیم (تا حد امکان) بر تعویض ترجیح دارد.
-
روشهای کمتهاجمی/ترانسکاتتر برای برخی بیماران:
-
ترمیم لبهبهلبه (TEER) در نارسایی میترال انتخابی، بهعنوان جایگزین مناسبِ جراحی در بیماران پرخطر.
-
تعویض میترال ترانسکاتتر (TMVR) در بیماران منتخب بهعنوان گزینه کمتر تهاجمی.
-
برنامه درمانی بر اساس شدت نارسایی، علائم، وضعیت بطنها، سن و ریسک جراحی توسط تیم قلب تعیین میشود.
پیشگیری و مراقبتهای روزمره
-
سلامت دهان و دندان را جدی بگیرید؛ جرمگیری و مسواک و نخدندان منظم.
-
آنتیبیوتیک پیش از اعمال دندانپزشکی فقط برای افراد با خطر بسیار بالا از نظر اندوکاردیت (مثل دریچه مصنوعی، سابقه اندوکاردیت، برخی نقایص مادرزادی، برخی گیرندگان پیوند قلب) توصیه میشود؛ برای سایرین لازم نیست. درباره نیاز خود از پزشک قلب سؤال کنید. www.heart.org+۱
-
درمان بهموقع گلودرد استرپتوکوکی برای پیشگیری از تب روماتیسمی و آسیب دریچهای اهمیت دارد؛ در مبتلایان به تب روماتیسمی، پروفیلاکسی ثانویه طولانیمدت طبق نظر پزشک انجام میشود.
سؤالات متداول (FAQ)
۱) تفاوت «تنگی» و «نارسایی» دریچهای چیست؟
تنگی یا سفتشدن دریچه و سختیِ عبور خون؛ نارسایی یعنی بستهنشدن کامل دریچه و برگشت خون. ممکن است یک دریچه همزمان درجاتی از هر دو را داشته باشد.
۲) آیا همه افراد مبتلا نیاز به جراحی دارند؟
خیر. در نارساییهای خفیف یا بدون علامت، اغلب پایش دورهای کفایت میکند. جراحی یا مداخلات ترانسکاتتر زمانی مطرح میشود که نارسایی شدید باشد، علائم آزاردهنده ایجاد کند یا بر عملکرد قلب اثر منفی بگذارد.
۳) اکو هر چند وقت یکبار لازم است؟
فاصله اکو به شدت و نوع درگیری بستگی دارد؛ در برخی بیماران از هر ۶ ماه تا هر ۵ سال متغیر است. پزشک بر اساس معاینه و نتایج قبلی برنامهی دقیق پیگیری را تعیین میکند.
۴) چه زمانی اورژانسی است؟
درد سینه، تنگی نفس شدید و ناگهانی، سنکوپ، یا تورم/افزایش سریع وزن ناشی از مایعات نیاز به ارزیابی فوری دارد.
جمعبندی
نارسایی دریچهای قلبی از «بیعلامت» تا «شدید و پرعارضه» طیف دارد. تشخیص بهموقع با اکو، کنترل عوامل خطر و انتخاب هوشمندانه بین پایش، دارودرمانی و ترمیم/تعویض دریچه، بهترین نتایج را رقم میزند. مراقبت دهان و دندان، درمان عفونتهای گلو و پایش منظم، پایههای پیشگیری از عوارض هستند. در صورت تردید، با پزشک قلب خود برای تنظیم برنامهی پیگیری و درمان مشورت کنید.
منابع:
No. 101
۰۴/۰۵