بیوپسی مغزی یکی از دقیقترین و حساسترین روشهای تشخیص بیماریهای سیستم عصبی مرکزی است. این روش به پزشکان اجازه میدهد تا با برداشتن نمونهای کوچک از بافت مغز، علت اصلی ضایعات یا اختلالات عصبی را شناسایی کنند.
بیوپسی مغزی اغلب زمانی انجام میشود که آزمایشهای غیرتهاجمی مانند MRI یا CT اسکن نتوانند تشخیص قطعی را ارائه دهند. با وجود دقت بالا، انجام آن نیازمند برنامهریزی دقیق، تیم چندتخصصی و تجهیزات پیشرفته است. در این مقاله، به بررسی کاربردها، روش انجام، خطرات احتمالی و چالشهای این روش میپردازیم.
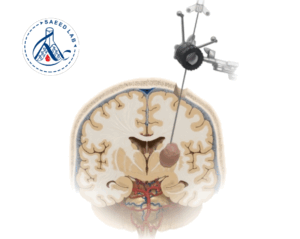
بیوپسی مغزی چیست؟
بیوپسی مغزی به معنای برداشت بخش کوچکی از بافت مغز جهت بررسی میکروسکوپی است. این نمونه معمولاً از طریق جراحی یا بهصورت استریوتاکتیک (Stereotactic Biopsy) با هدایت تصویربرداری سهبعدی برداشته میشود. هدف این روش تشخیص دقیق علت ضایعات یا التهاب مغزی است، بهخصوص زمانی که تشخیص بالینی یا تصویربرداری مبهم باشد.
کاربردهای مهم بیوپسی مغزی
بیوپسی مغزی به پزشکان کمک میکند بیماریهای متنوع را با دقت بالا تشخیص دهند، از جمله:
- تومورهای مغزی: تعیین نوع سلولی و درجه بدخیمی تومور برای برنامهریزی درمان دقیق (بهویژه در گلیوما و لنفوم اولیه CNS).
- عفونتهای مغزی: تشخیص عوامل عفونی نادر مانند قارچها، سل مغزی یا عفونتهای ویروسی مقاوم.
- التهابهای مغزی و خودایمنی: افتراق انسفالیت خودایمنی از التهابهای ویروسی یا پارانوپلاستیک.
- اختلالات تخریب عصبی (Neurodegenerative): بررسی آسیبهای سلولی و پروتئینی در بیماریهایی مثل آلزایمر یا کروتزفلد-یاکوب.
- بیماریهای متابولیک یا ناشناخته عصبی: در مواردی که آزمایشهای خون و CSF پاسخ مشخصی نمیدهند.
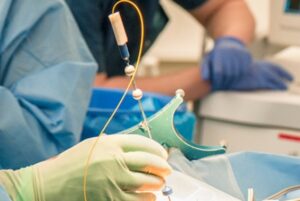
روش انجام بیوپسی مغزی
روند انجام این عمل بسته به محل ضایعه و وضعیت بیمار متفاوت است، اما مراحل کلی شامل:
۱. تهیه تصویر دقیق از مغز با MRI یا CT برای برنامهریزی مسیر ورود دقیق سوزن.
۲. بیحسی یا بیهوشی کامل بسته به محل و عمق ضایعه.
۳. ایجاد برش کوچک در جمجمه و ورود سوزن نازک استریوتاکتیک برای برداشت نمونه بسیار کوچک از بافت.
۴. ارسال نمونه به آزمایشگاه پاتولوژی جهت بررسیهای هیستولوژیک، ایمونوهیستوشیمی و مولکولی.
در برخی موارد خاص (مثل تومورهای سطحی)، عمل ممکن است بهصورت باز (Open Biopsy) انجام شود تا هم نمونهبرداری و هم برداشت بخشی از ضایعه صورت گیرد.
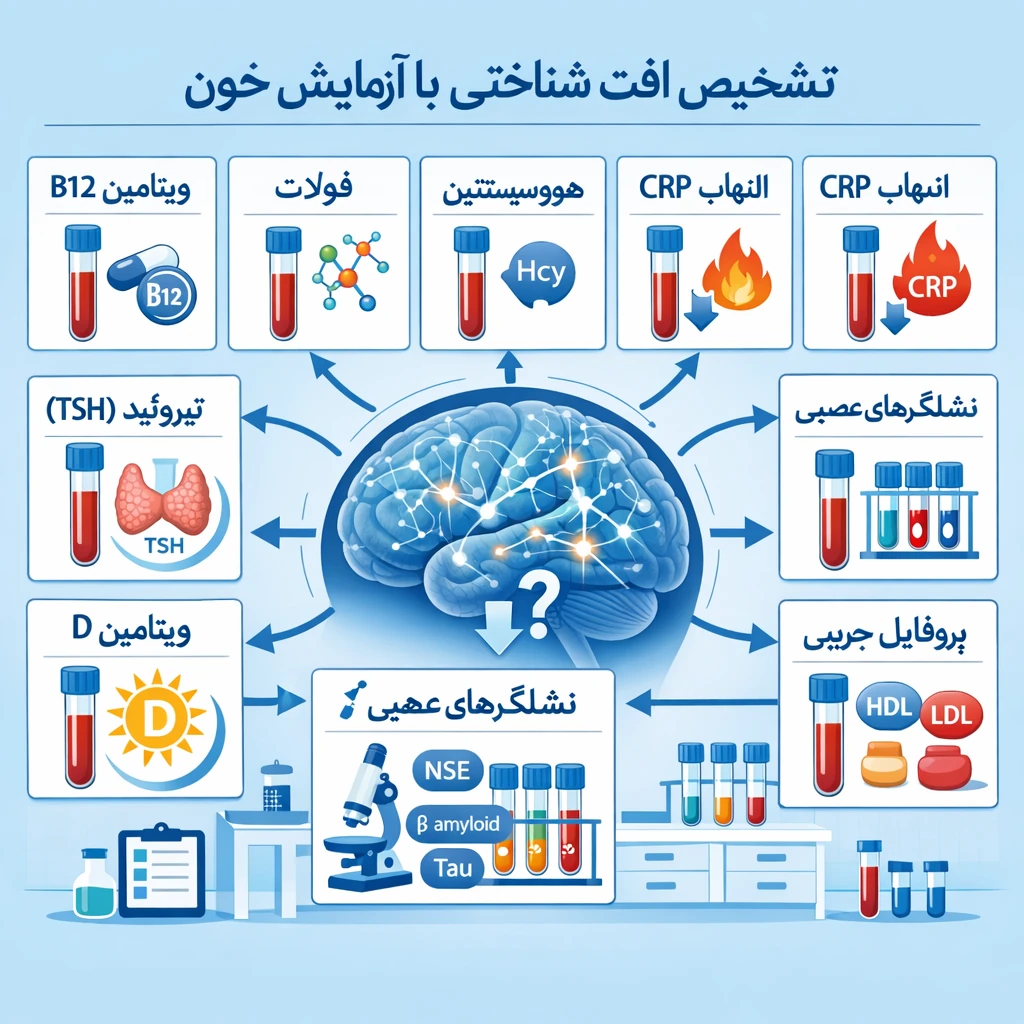
بررسیهای آزمایشگاهی پس از بیوپسی مغز
نمونهی بافتی مغز در آزمایشگاه تحت بررسیهای متفاوت قرار میگیرد:
– هیستولوژی (Histopathology): مشاهده سلولها و ساختار بافت جهت تشخیص تومور یا التهاب.
– ایمونوهیستوشیمی (IHC): شناسایی نوع سلولهای ایمنی یا گیرندههای مولکولی خاص مانند GFAP، CD3 و CD20.
– تستهای مولکولی (PCR یا NGS): برای تشخیص عوامل عفونی یا ژنهای جهشیافته در تومورهای CNS.
– بررسیهای اختصاصی ویروسی و خودایمنی: در موارد انسفالیت ناشناخته یا التهاب غیرعادی.
مزایای بیوپسی مغزی
۱- تشخیص دقیق: امکان شناسایی علت اصلی ضایعه با اطمینان بالا
۲- هدایت درمان مناسب: انتخاب درمان ضدویروسی، ضدعفونی یا شیمیدرمانی براساس یافتههای سلولی
۳- افتراق بیماریهای مشابه: مانند تمایز بین التهاب مزمن ناشی از عفونت و تومور ملایم
۴- ارزیابی پاسخ به درمان در موارد پیچیده: بررسی عملکرد درمان در تومور یا التهاب مزمن.
خطرات و عوارض احتمالی
با وجود پیشرفتهای تکنولوژیک، بیوپسی مغزی همچنان یک عمل حساس است. عوارض احتمالی آن عبارتند از:
– خونریزی در ناحیه نمونهبرداری
– عفونت موضعی یا در محل جراحی
– تشنج پس از عمل
– تورم یا اختلال موقت در عملکرد مغزی
– سردرد یا تهوع ناشی از فشار داخل جمجمه
بر اساس دادههای Mayo Clinic، احتمال عوارض شدید کمتر از ۵٪ است و معمولاً در بیماران با ضایعات عمقی یا شرایط عمومی ضعیف دیده میشود.
چالشهای اصلی بیوپسی مغزی
بیوپسی مغزی همواره با پیچیدگیهای فنی و بالینی روبهرو است:
- دسترسی دشوار به ضایعات عمقی مغز: خطر آسیب به نواحی حیاتی عصبی.
- تفسیر پاتولوژی پیچیده: در برخی بیماریها مانند انسفالیت خودایمنی، یافتههای بیوپسی ممکن است غیراختصاصی باشند.
- لزوم همکاری چندتخصصی: نیاز به هماهنگی بین نورولوژیست، جراح مغز، پاتولوژیست و متخصص عفونت.
- هزینه و تجهیزات پیشرفته: انجام آن تنها در مراکز تخصصی با امکانات تصویربرداری دقیق و تیم مجرب امکانپذیر است.
پیشرفتهای جدید در بیوپسی مغزی
تحقیقات اخیر نشان میدهد که فناوریهای نوین مانند بیوپسی با هدایت تصویربرداری سهبعدی (MRI-guided Biopsy) و تحلیلهای مولکولی فوقسریع (NGS و Digital Pathology) سرعت و دقت تشخیص را بهطور چشمگیری افزایش دادهاند. همچنین، در آینده نزدیک بیوپسی مایع (Liquid Biopsy) از CSF و خون میتواند در برخی موارد جایگزین روشهای تهاجمی شود.
سؤالات متداول (FAQ)
۱. آیا بیوپسی مغزی دردناک است؟
بیوپسی مغزی تحت بیهوشی یا بیحسی عمیق انجام میشود؛ بیمار در حین عمل هیچ دردی احساس نمیکند.
۲. آیا بعد از بیوپسی نیاز به بستری طولانی است؟
معمولاً بیماران ۲۴ تا ۴۸ ساعت پس از عمل تحت نظر بوده و در صورت عدم وجود عارضه، ترخیص میشوند.
۳. آیا نتایج بیوپسیمغزی قطعی است؟
در اغلب موارد، تفسیر پاتولوژیک تشخیص نهایی را مشخص میکند؛ ولی گاهی نیاز به تأیید با تستهای مولکولی یا ایمونولوژیک وجود دارد.
۴. در چه مواردی بیوپسی مغزی توصیه نمیشود؟
در موارد تورم شدید مغز، اختلال انعقادی یا ضایعات در نواحی حیاتی مانند ساقه مغز ممکن است انجام آن خطرناک باشد.
جمعبندی
بیوپسی مغزی تستی قدرتمند در تشخیص بیماریهای پیچیده عصبی است. این روش با ارائه اطلاعات سلولی و مولکولی دقیق، امکان درمان هدفمند و افتراق علل مختلف ضایعات مغزی را فراهم میسازد. گرچه چالشهایی مانند خطر خونریزی و تفسیر دشوار وجود دارد، پیشرفتهای اخیر در فناوریهای تصویربرداری و پاتولوژی دیجیتال باعث شده بیوپسی مغزی به یکی از سنگبنای تشخیصهای مدرن مغز تبدیل شود. تصمیم برای انجام این روش باید با بررسی دقیق خطرات، مزایا و شرایط بیمار توسط تیم متخصص انجام گیرد.
منابع :
[Mayo Clinic – Brain Biopsy Information]
[LabTestsOnline – Pathology and Neurological Tissue Tests]
No.109
۰۴/۰۷