هورمون کورتیزول که بهعنوان «هورمون استرس» شناخته میشود، نقشی اساسی در تنظیم پاسخ بدن به فشارهای فیزیولوژیک و روانی دارد. با این حال، در بیماران مبتلا به اختلالات نورولوژیک، تغییرات مزمن در ترشح کورتیزول میتواند به بیثباتی احساسی، اضطراب، افسردگی و نوسان خلقی منجر شود. بررسی این اثر نهتنها از دیدگاه غددی، بلکه از منظر نوروشیمی و روانپزشکی بالینی نیز اهمیت دارد.

کورتیزول چیست و چگونه عمل میکند؟
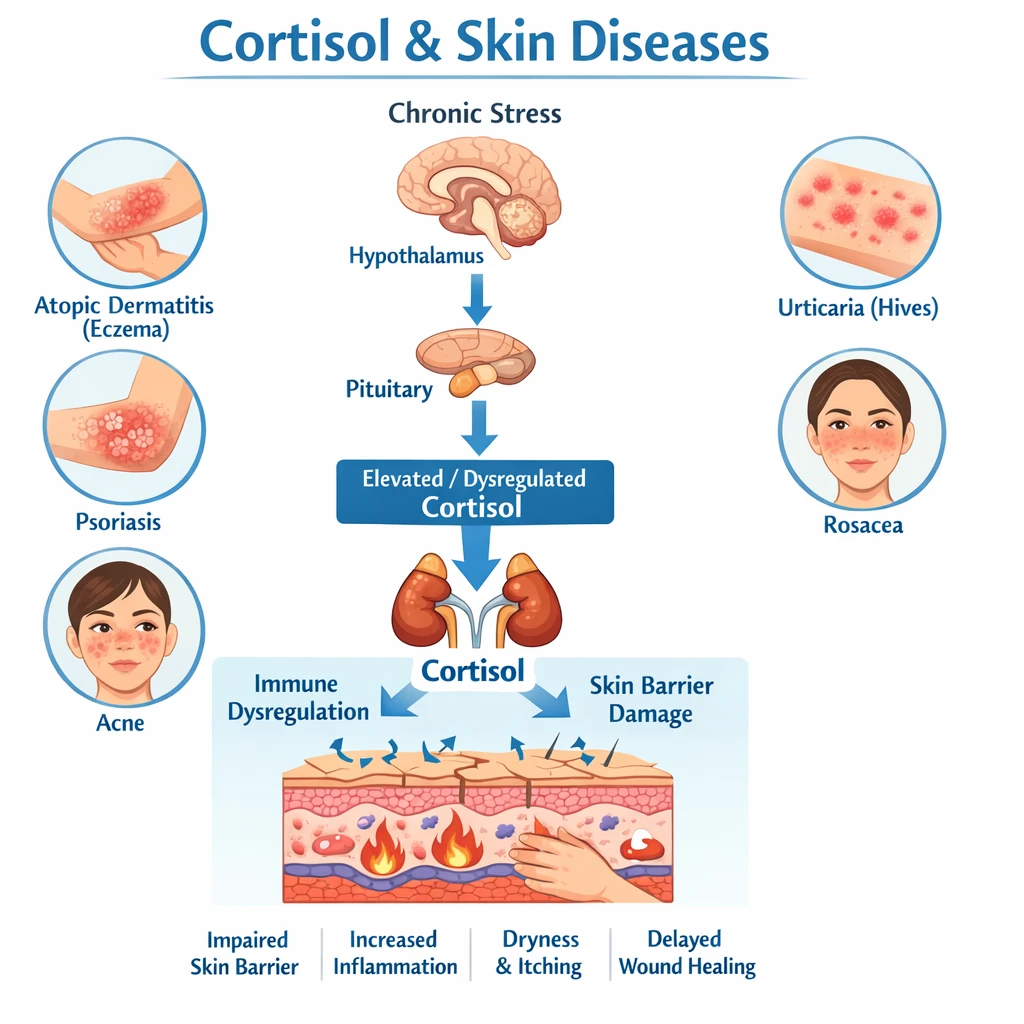
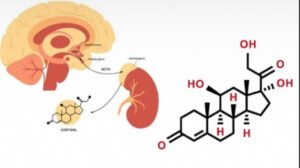
کورتیزول یک گلوکوکورتیکوئید است که از قشر غدهی آدرنال ترشح میشود و تحت کنترل محور **هیپوتالاموس–هیپوفیز–آدرنال (HPA axis)** قرار دارد. این هورمون بر عملکرد بسیاری از بافتها اثر میگذارد:
– تنظیم متابولیسم قند، چربی و پروتئین
– کنترل پاسخ ضد التهابی
– حفظ فشار خون و توازن مایعات
– تنظیم چرخه خواب و بیداری
زمانی که بدن در معرض فشارهای مداوم (استرس فیزیکی یا روانی) قرار گیرد، سطح کورتیزول افزایش مییابد؛ اگر این وضعیت مزمن شود، میتواند تأثیرات قابل توجهی بر مغز و خلقوخوی بگذارد.
ارتباط محور HPA و مغز در نوسان خلقی
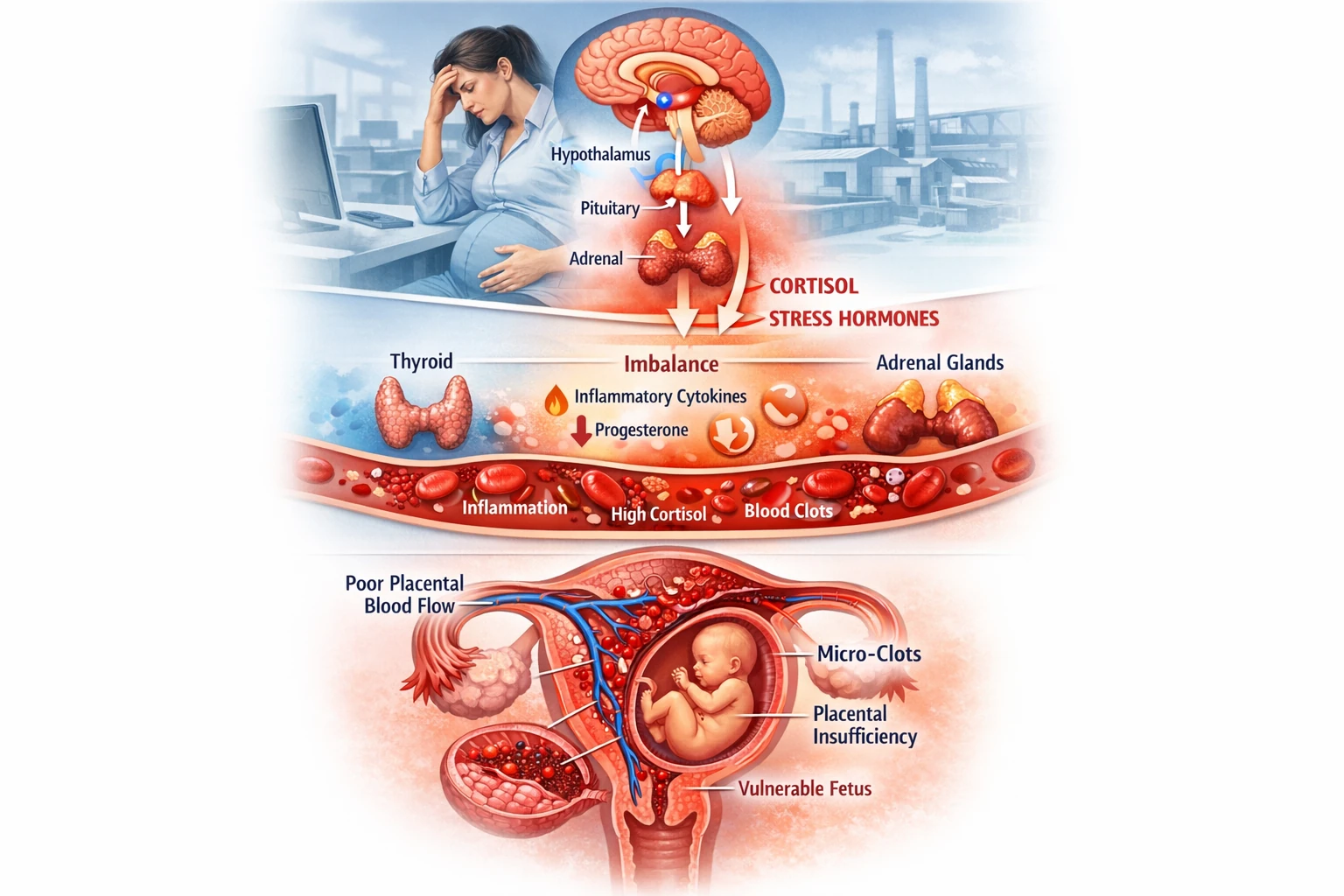
مغز و غده آدرنال در قالب محور HPA بهطور مداوم با یکدیگر ارتباط دارند. هرگونه اختلال در این محور میتواند مستقیماً روی هیپوکامپ، آمیگدال و قشر جلوی پیشانی (پریفرونتال کورتکس) تأثیر بگذارد — مناطقی که در کنترل احساسات و خلق نقش حیاتی دارند.
اثرات اصلی افزایش مزمن کورتیزول در مغز:
– کاهش نوروژنز در هیپوکامپ (کاهش حافظه و تثبیت خلق)
– افزایش تحریکپذیری آمیگدال (افزایش اضطراب و واکنشهای احساسی شدید)
– کاهش فعالیت قشر پیشپیشانی (کاهش کنترل شناختی و تصمیمگیری منطقی)
نقش کورتیزول در بیماران نورولوژیک
در بسیاری از بیماریهای نورولوژیک، یا بهدلیل خودِ فرآیند بیماری یا بهدلیل استرس مزمن ناشی از علائم، سطح کورتیزول دچار بینظمی میشود.
۱. مولتیپل اسکلروزیس (MS):
– پژوهشها نشان دادهاند که افزایش کورتیزول به هنگام عود بیماری، با بدتر شدن خلق و نوسانات احساسی همراه است.
– استرسهای روانی شدید میتوانند از طریق تحریک محور HPA احتمال شعلهوری بیماری را افزایش دهند.
۲. پارکینسون:
– بیماران پارکینسونی معمولاً دچار **اختلال ریتم شبانهروزی کورتیزول** هستند که با اضطراب، تحریکپذیری و خستگی مزمن همراه است.
– این اختلال میتواند زمینهساز افسردگی یا نوسان خلقی شود.
۳. صرع و سکته مغزی:
– پس از حملات صرعی یا حوادث ایسکمیک مغز، سطح کورتیزول معمولاً بالا میرود.
– افزایش مزمن آن موجب تشدید اضطراب پس از حمله، تغییرات خلقی و بیخوابی میشود.
مکانیسم مولکولی: از استرس تا نوسان خلق
کورتیزول از سد خونی–مغزی عبور کرده و با گیرندههای گلوکوکورتیکوئیدی در نورونها باند میشود. این تعامل بر تعادل انتقالدهندههای عصبی تأثیر میگذارد:
– سروتونین: مهار بازجذب و کاهش سنتز → زمینهساز افسردگی.
– دوپامین: کاهش در مسیر پاداش → بیانگیزگی و خستگی روانی.
– نورآدرنالین: افزایش بیش از حد → اضطراب و تحریکپذیری.
در مجموع، افزایش طولانیمدت کورتیزول باعث کاهش انعطافپذیری سیناپسی و افزایش واکنشهای هیجانی غیرقابل کنترل میشود.
نقش تنظیم کورتیزول در درمان بیماران نورولوژیک
مدیریت نوسانات کورتیزول میتواند بخشی از برنامه درمانی بیماران نورولوژیک باشد.
راهکارهای مؤثر:
– داروهای پایدارکننده محور HPA: مانند مهارکنندههای CRH یا آگونیستهای ملاتونین برای تنظیم ریتم شبانهروزی.
– کاهش استرس و درمان شناختی–رفتاری (CBT): آموزش تکنیکهای کنترل احساسات و اصلاح پاسخ روانی–فیزیولوژیک به استرس.
– ورزشهای هوازی منظم: باعث کاهش کورتیزول و افزایش اندورفین میشود.
– تنظیم خواب: خواب کافی شبانه محور HPA را تنظیم میکند.
– تغذیه غنی از امگا‑۳، ویتامین D و منیزیم: با کاهش التهاب نورونی، اثر متعادلکننده بر ترشح کورتیزول دارد.
سؤالات متداول (FAQ)
۱. آیا تست کورتیزول خون میتواند تغییرات خلقی را پیشبینی کند؟
در حالت معمول خیر؛ اما در بیماران مبتلا به افسردگی یا سندرم کوشینگ، سطح غیرطبیعیکورتیزول ممکن است با شدت علائم خلقی مرتبط باشد.
۲. آیا داروهای ضدافسردگی رویکورتیزول اثر دارند؟
بله، داروهای مهارکننده بازجذب سروتونین (SSRIs) میتوانند محور HPA را تنظیم کرده و سطح کورتیزول را به حالت طبیعی نزدیک کنند.
۳. چه زمانی باید به پزشک مراجعه کرد؟
اگر نوسانات خلقی همراه با خستگی مفرط، بیخوابی، یا علائم اضطراب مزمن باشد، باید بررسی عملکرد محور HPA و سطح کورتیزول انجام شود.
جمعبندی
کورتیزول در حالت طبیعی به بدن کمک میکند با استرس مقابله کند، اما افزایش یا نوسان مزمن آن در بیماران نورولوژیک میتواند به بیثباتی احساسی و اختلالات خلقی منجر شود. بررسی علمی محور HPA و مداخله به موقع با روشهای دارویی و رواندرمانی، گامی کلیدی در بهبود کیفیت زندگی این بیماران است.
منابع :
۱. [LabTestsOnline – Cortisol and Adrenal Function]
2. [CDC – Stress, Mental Health, and the Brain]
No.7
۰۴/۰۸