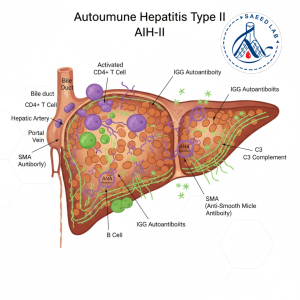
هپاتیت خودایمن (Autoimmune Hepatitis یا AIH) نوعی التهاب مزمن کبد است که در اثر حمله سیستم ایمنی بدن به سلولهای کبدی رخ میدهد. این بیماری میتواند بدون علامت آغاز شود اما در صورت عدم تشخیص به موقع، به سیروز و نارسایی کبدی منجر میشود.
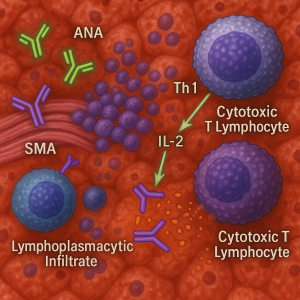
دو شاخص آزمایشگاهی مهم در تشخیص این بیماری، ANA (آنتیبادی ضد هسته) و SMA (آنتیبادی ضد عضله صاف) هستند که در کنار یافتههای بالینی و دیگر تستهای تخصصی به افتراق انواع مختلف هپاتیت خودایمن کمک میکنند.
انواع هپاتیت خودایمن بر اساس الگوی آنتیبادیها
پزشکان هپاتیت خودایمن را بر اساس نوع آنتیبادیهایی که در خون بیمار یافت میشود، به دو نوع اصلی تقسیم میکنند:
- هپاتیت خودایمن نوع I: با حضور آنتیبادیهای ANA و SMA مشخص میشود.
- هپاتیت خودایمن نوع II: معمولاً با وجود آنتیبادی anti‑LKM1 (ضد میکروزوم کبد و کلیه نوع 1) شناخته میشود، ولی در برخی بیماران ممکن است ANA یا SMA نیز در مقادیر پایین یا متوسط وجود داشته باشند.
درک این الگو برای افتراق صحیح بیماری و پیشبینی پاسخ به درمان اهمیت زیادی دارد.
آنتیبادی ANA: نشانهای از خودایمنی عمومی در بافت کبد
تعریف و نقش در AIH-II
ANA یا آنتیبادی ضد هسته، علیه ساختارهای داخلهستهای سلولها ساخته میشود.
در نوع II هپاتیت خودایمن، ANA معمولاً تیتری پایین دارد اما وجود آن میتواند به نفع فعالیت خودایمنی همزمان یا پیشرفت بیماری به سوی نوع ترکیبی باشد.
نکات تشخیصی مهم:
– ANA ممکن است الگوی Homogeneous یا Speckled در ایمونوفلورسانس نشان دهد.
– مثبت بودن ANA همراه با LKM1 بالا میتواند هشداردهنده درگیری ایمنی گستردهتر یا همپوشانی با AIH type I باشد.
– منفی بودن ANA بهتنهایی تشخیص نوع II را رد نمیکند؛ ارزیابی LKM1 و سایر مارکرها ضروری است.
آنتیبادی SMA: پلی میان هپاتیت نوع I و II
مکانیسم و اهمیت بالینی
SMA یا آنتیبادی علیه فیلامنتهای عضله صاف، در هپاتیت خودایمن بسیار مهم است.
در نوع I معمولاً تیتری بالاتر دارد، اما در برخی از بیماران نوع II نیز همراه با LKM1 مشاهده میشود.
وجود SMA در AIH type II میتواند نشانهای از فنوتیپ ترکیبی یا گذار نوع II به الگوهای کلاسیکتر باشد.
کاربرد بالینی SMA در نوع II:
– کمک به ارزیابی شدت التهاب در کنار تستهای کبدی (AST، ALT).
– افتراق از بیماریهای دیگر مانند عفونتهای ویروسی هپاتیت B یا C.
– در صورت تیتراسیون بالا همراه ANA، احتمال پاسخ بهتر به درمان با کورتیکواستروئیدها بیشتر است.
تفسیر آزمایش در زمینه بالینی
تشخیص هپاتیت خودایمن هرگز فقط بر پایه وجود ANA یا SMA نیست. پزشک نتایج را در کنار عوامل زیر تحلیل میکند:
– بالا بودن آنزیمهای کبدی (ALT و AST)
– سطح بالای IgG سرم
– بررسی مارکرهای LKM1 و LC1 (در نوع II)
– نمونهبرداری کبد برای تشخیص قطعی
وجود همزمان ANA/SMA با یافتههای اختصاصی نوع II میتواند نشانهای از شدت بیشتر التهاب و احتمال درگیری خارجکبدی (مثل تیروئیدیت یا درماتیت خودایمن) باشد.
اهمیت تشخیص دقیق نوع II AIH
شناخت نوع دقیق هپاتیت خودایمن برای انتخاب درمان مناسب حیاتی است:
– نوع II اغلب در سنین کودکی یا نوجوانی دیده میشود.
– پاسخ به درمان ممکن است کندتر از نوع I باشد.
– پایش مداوم آنتیبادیها برای ارزیابی پاسخ به درمان و خطر عود بیماری توصیه میشود.
پرسشهای متداول
۱. آیا در هپاتیت خودایمن نوع II همیشه ANA و SMA مثبت هستند؟
خیر. در بیشتر موارد LKM1 شاخص اصلی است و ANA یا SMA تنها در درصدی از بیماران مثبت میشوند.
۲. آیا وجود ANA یا SMA در نوع II نشانه شدت بیماری است؟
بسته به میزان تیتراسیون، وجود همزمان آنها میتواند نشانه التهاب شدیدتر یا الگوی ترکیبی باشد.
۳. آیا نتیجه مثبت ANA یا SMA بهتنهایی باعث تشخیص خودایمن بودن میشود؟
خیر. این نتایج باید همراه با علائم بالینی و سایر آزمایشها توسط پزشک متخصص تفسیر شوند.
جمعبندی
ANA و SMA در هپاتیت خودایمن نوع II نقش مکمل دارند، هرچند ویژگی اختصاصی آن با LKM1 مشخص میشود.
در این بیماران، ترکیب نتایج ایمنیشناسی با علائم بالینی و تستهای عملکرد کبدی بهترین مسیر برای تشخیص زودهنگام و جلوگیری از پیشرفت به سیروز است.
تفسیر صحیح این نشانگرها به پزشک اجازه میدهد درمان ایمن و مؤثر برای بیماران طراحی کند.
منابع :
– [Autoimmune Hepatitis – MedlinePlus]
– [Liver Autoimmune Disorders – Cleveland Clinic]
No 82
04/08