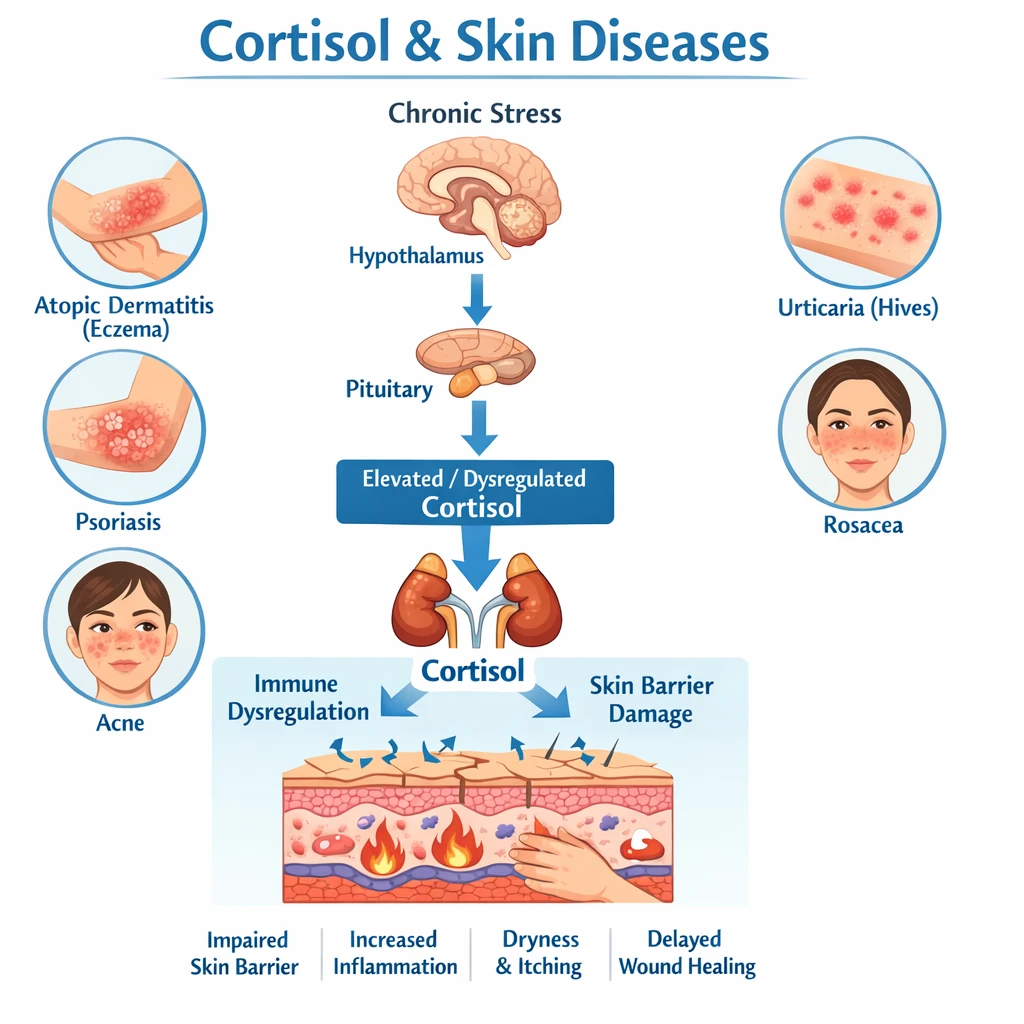
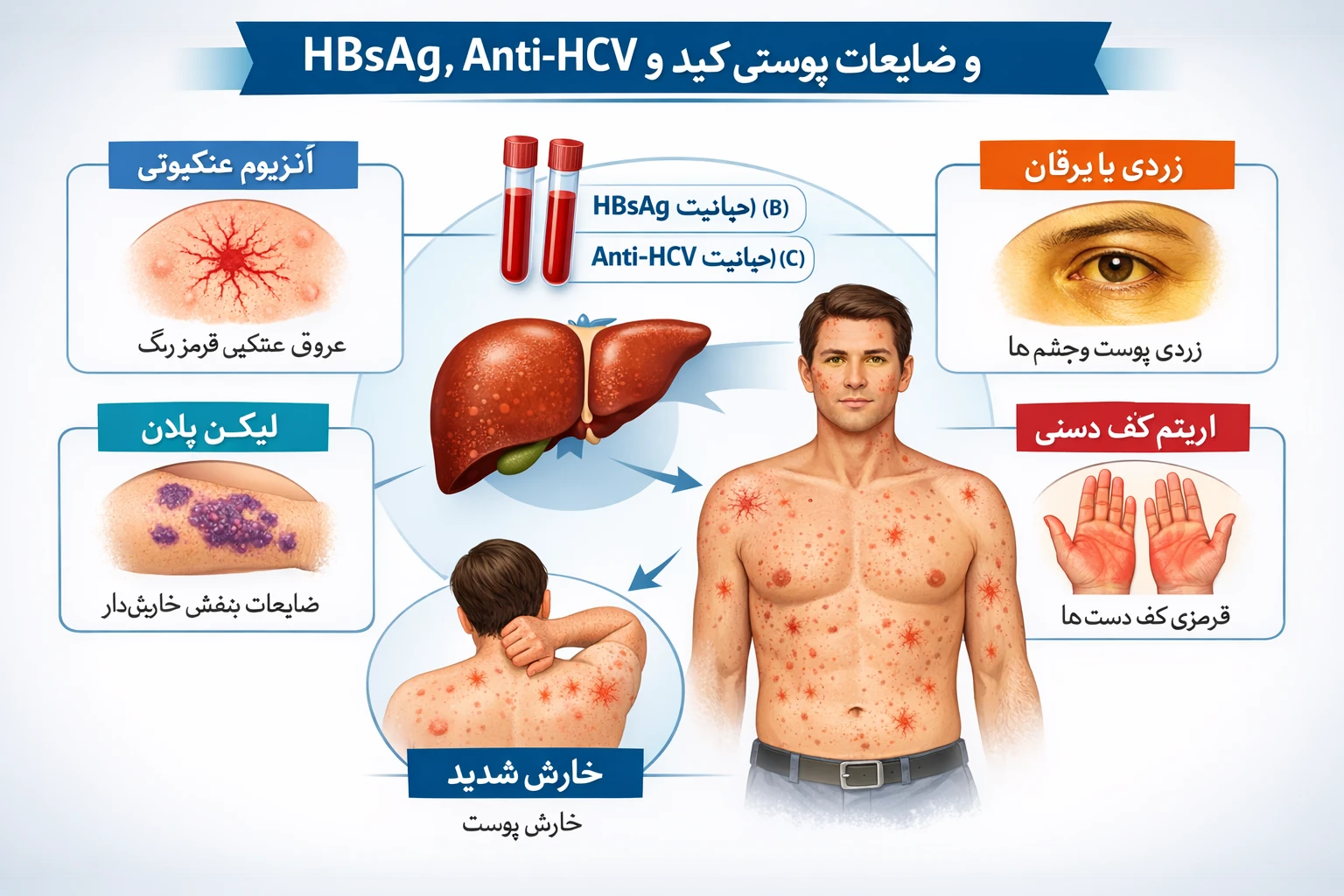
درمانهای بیولوژیک بر پایه مهار سیتوکینهای کلیدی مانند فاکتور نکروزدهنده تومور (TNF‑α)، تحولی بزرگ در کنترل بیماریهای خودایمنی مانند آرتریت روماتوئید، کولیت اولسراتیو و بیماری کرون ایجاد کردهاند. با این حال، گروهی از بیماران با گذشت زمان نسبت به این درمانها مقاومت نشان میدهند. مطالعات نشان میدهد یکی از مهمترین دلایل این پدیده، تشکیل آنتیبادی ضد TNF (Anti‑TNF Antibody) است که باعث کاهش یا از بین رفتن اثر دارو میشود.
آنتیبادی ضد TNF چیست؟
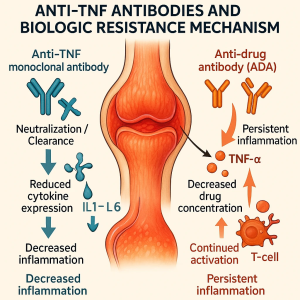
داروهایی مانند اینفلیکسیمب (Infliximab)، آدالیمومب (Adalimumab) و اتانرسپت (Etanercept)، پروتئینهای بیولوژیکی هستند که سیستم ایمنی ممکن است آنها را به عنوان مواد خارجی شناسایی کند. در واکنش به این تشخیص، سیستم ایمنی بدن آنتیبادیهایی علیه دارو تولید میکند که به آنها Anti‑TNF Ab گفته میشود.
این آنتیبادیها میتوانند دو نوع عملکرد داشته باشند:
– خنثیکننده (Neutralizing): به ناحیه فعال دارو متصل شده و اثر مهار TNF‑α را از بین میبرند.
– غیرخنثیکننده (Non‑neutralizing): با تغییر فارماکوکینتیک دارو باعث تسریع در پاک شدن آن از بدن میشوند.
مکانیسم مقاومت دارویی در حضور آنتیبادی ضد TNF
تشکیل Anti‑TNF Ab منجر به کاهش سطح سرمی داروی فعال و تحلیل تدریجی اثر درمانی میشود.
مراحل کلیدی در این فرآیند عبارتاند از:
- فعالسازی ایمنی B سلها: پس از تزریق مکرر دارو، سلولهای B آن را بهعنوان آنتیژن بازشناسایی کرده و آنتیبادی اختصاصی تولید میکنند.
- تشکیل کمپلکس ایمنی: آنتیبادیها با دارو ترکیب و کمپلکسهای بزرگ ایجاد میکنند که توسط سلولهای رتیکولوانتلیال حذف میشوند.
- افت سطح دارو در خون: به دلیل پاکسازی تسریعشده، دارو به سطح درمانی مؤثر نمیرسد.
- کاهش اثر بالینی: علائم التهابی مجدداً ظاهر شده یا پس از چند دوز بهبود متوقف میشود.
عوامل مؤثر در تشکیل آنتیبادی ضد TNF
تشکیل آنتیبادی ضد TNF تحت تأثیر عوامل متعدد دارویی، ژنتیکی و ایمنی قرار دارد:
- نوع دارو و ساختار ایمونوژن: داروهای کیمریک (مانند Infliximab) نسبت به انواع کاملاً انسانی (مثل Adalimumab) ایمونوژن بیشتری دارند.
- دوز و فواصل تزریق: Interval طولانی بین دوزها احتمال تحریک پاسخ ایمنی را افزایش میدهد.
- مصرف همزمان داروهای سرکوب ایمنی: ترکیب با متوترکسات یا آزاتیوپرین میتواند تشکیل Anti‑Drug Ab را کاهش دهد.
- پیشزمینه ژنتیکی و HLA‑type بیمار: برخی آللهای خاص مستعد پاسخ ایمنی بیشتر هستند.
پیامدهای بالینی و آزمایشگاهی
وجود آنتیبادی ضد TNFمعمولاً با کاهش سطح سرمی دارو و کنترل ضعیف بیماری همراه است. پزشکان در این شرایط از تست «TDM (Therapeutic Drug Monitoring)» برای اندازهگیری همزمان *سطح دارو و آنتیبادی ضد آن* استفاده میکنند.
تفسیر نتایج TDM:
- سطح دارو پایین + Anti‑TNF Ab مثبت: مقاومت ایمونوژنیک، نیاز به تغییر دارو یا افزودن متوترکسات.
- سطح دارو پایین + Anti‑TNF Ab منفی: احتمالاً clearance افزایش یافته یا دوز ناکافی.
- سطح دارو طبیعی + Anti‑TNF Ab منفی: مقاومت فارماکودینامیک (باید هدف درمانی تغییر کند).
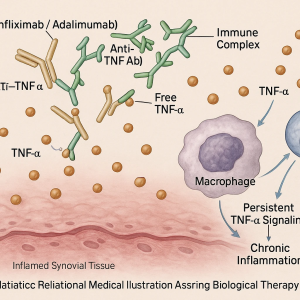
مدیریت مقاومت به آنتیبادی ضد TNF
راهکارهای درمانی برای کنترل مقاومت ناشی از آنتیبادیها شامل موارد زیر است:
- افزایش دوز یا کاهش فاصله تزریق برای حفظ سطح درمانی مناسب.
- افزودن داروی ایمونوساپرسیو مانند متوترکسات جهت جلوگیری از تشکیل آنتیبادیهای جدید.
- تغییر کلاس بیولوژیک درمانی (مثلاً از Anti‑TNF به Anti‑IL‑۶ یا Anti‑Integrin).
- درمان هدفمند بر اساس TDM: پایش منظم سطح دارو و آنتیبادی برای تنظیم دوز دقیق.
پرسشهای متداول (FAQ)
۱. آیا همه بیماران در طول درمان با Anti‑TNF دچار آنتیبادی ضد دارو میشوند؟
خیر، میزان بروز بسته به نوع دارو و بیمار بین ۱۰ تا ۴۵ درصد متفاوت است. مصرف داروهای مهار ایمنی احتمال تشکیل آنتیبادی را کاهش میدهد.
۲. آیا وجود آنتیبادی همیشه به معنای قطع درمان است؟
خیر، در برخی موارد با افزایش دوز یا تغییر رژیم تزریق میتوان اثر دارو را بازیابی کرد.
۳. آیا تست Anti‑TNF Ab در همه مراکز انجام میشود؟
در حال حاضر این تست در مراکز تخصصی ایمونولوژی یا آزمایشگاههای رفرانس با روش **ELISA یا ECLIA** قابل انجام است.
پیشگیری از تشکیل Anti‑TNF Ab
برای جلوگیری از مقاومت دارویی، چند اقدام کلیدی توصیه میشود:
– تزریق دارو بهصورت منظم و طبق زمانبندی ثابت.
– پرهیز از قطع ناگهانی درمان که میتواند ایمنی مجدد ایجاد کند.
– در بیماران تازهکار، استفاده همزمان از متوترکسات یا آزاتیوپرین برای تحمل ایمنی.
– پایش سالانه با آزمون Anti‑Drug Ab در بیماران با پاسخ کُند یا عود مکرر.
منابع :
– [Cleveland Clinic – Biologic therapy and immunogenicity]
– [LabTestsOnline – Therapeutic Drug Monitoring for Biologics]
No.111
۰۴/۰۸