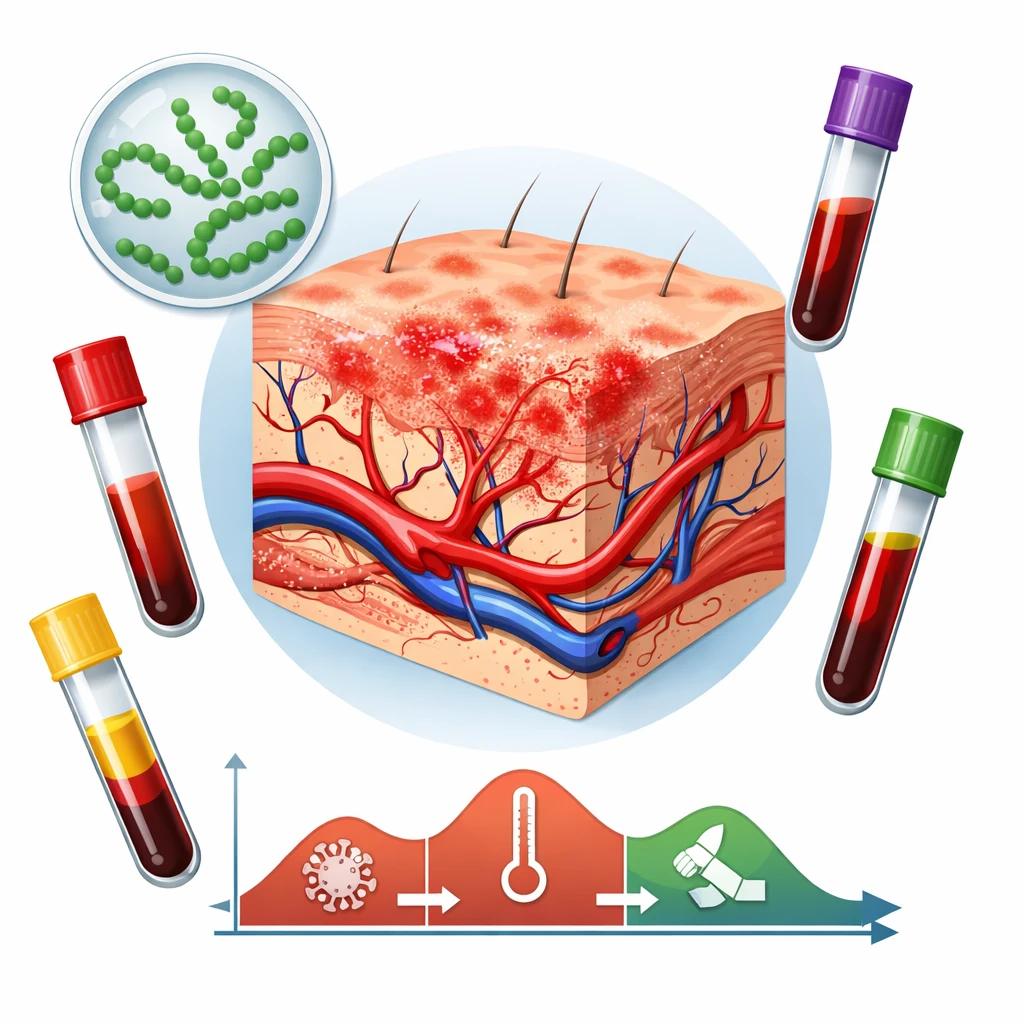
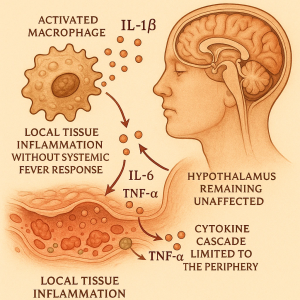
درک عمومی از التهاب معمولاً با تب، گرما و قرمزی گره خورده است؛ اما در بسیاری از شرایط بالینی، واکنشهای التهابی شدید ممکن است بدون افزایش دمای بدن رخ دهند. در این میان، سیتوکین کلیدی IL‑۱β (اینترلوکین‑۱ بتا) نقشی محوری در آغاز و هدایت پاسخهای ایمنی دارد. اندازهگیری سطح IL‑۱β در خون نه تنها میتواند به تشخیص این واکنشهای خاموش کمک کند، بلکه در افتراق بین التهاب سیستمیک تبدار و التهاب مزمن بدون تب اهمیت ویژه دارد.

IL‑۱β چیست و چگونه عمل میکند؟
IL‑۱β یکی از سیتوکینهای اصلی خانواده اینترلوکین‑۱ است که عمدتاً توسط ماکروفاژها، مونوسیتها و سلولهای اپیتلیال ترشح میشود. این مولکول پس از فعال شدن کمپلکس التهابی موسوم به «اینفلامازوم NLRP3» تولید میشود.
نقشهای اصلی IL‑۱β در بدن:
– فعالسازی سلولهای اندوتلیال و افزایش نفوذپذیری عروقی
– تحریک تولید سایر سیتوکینها مانند IL‑۶ و TNF‑α
– تنظیم مسیرهای درد از طریق اثر بر نورونهای حسی
– همکاری با پروستاگلاندین E2 در بروز تب
با این حال، در برخی شرایط، التهاب ناشی از IL‑۱β بدون همراهی با تب دیده میشود؛ پدیدهای که موجب بروز اختلالات مزمن و خاموش در بدن میگردد.
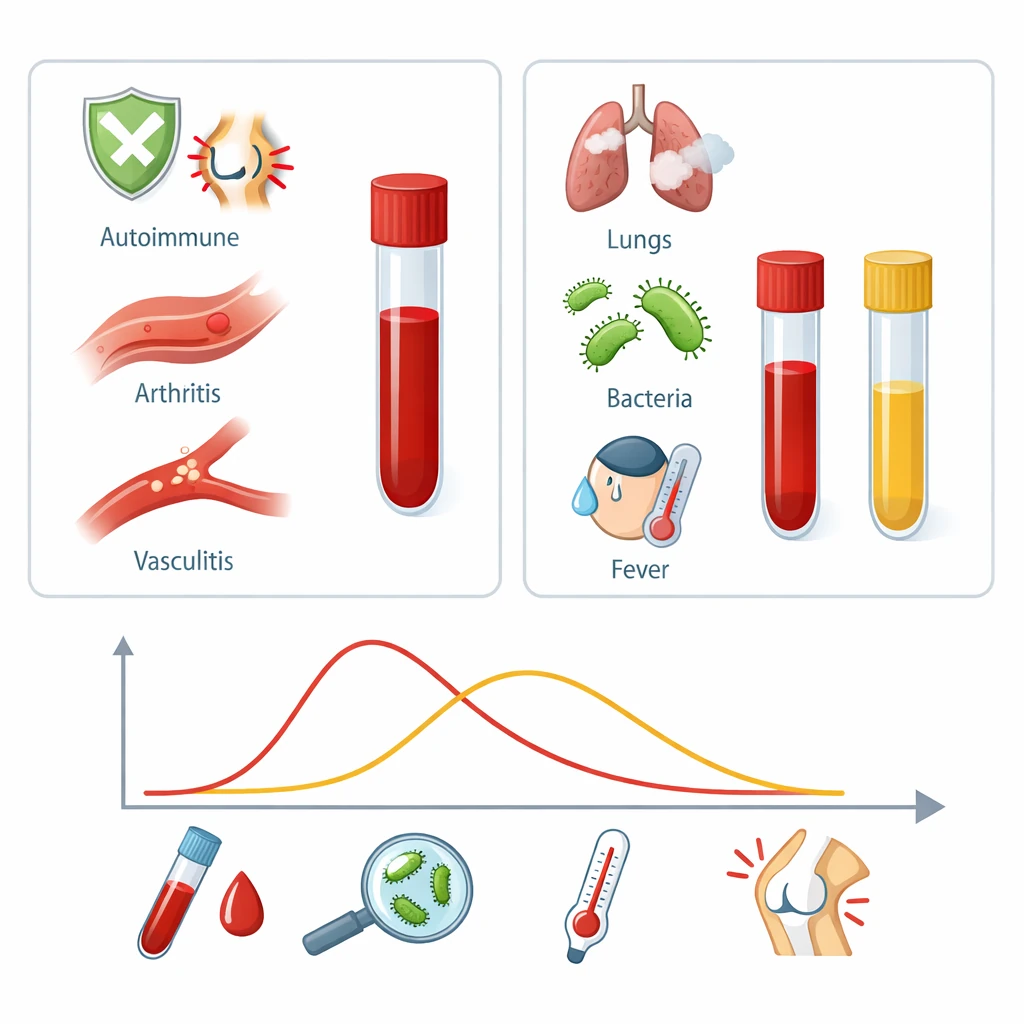
چرا برخی واکنشهای وابسته به IL‑۱β بدون تب هستند؟
تب نتیجهی مستقیم تأثیر IL‑۱β بر هیپوتالاموس و مرکز تنظیم دماست. اما در بعضی از حالتها، این اثر به دلایل مختلف دچار اختلال میشود:
- مهار مسیر پروستاگلاندین E2: داروهای ضدالتهابی غیراستروئیدی (NSAIDs) یا مهارکنندههای COX‑۲ میتوانند مسیر تبزایی را مهار کنند در حالی که التهاب همچنان فعال باقی میماند.
- التهاب موضعی یا بافتی: در التهابهای محدود، سطح IL‑۱β ممکن است در بافت بالا باشد اما در خون تغییر محسوسی نداشته باشد.
- نقص در گیرنده IL‑۱ یا مسیر سیگنالدهی: برخی بیماریهای ژنتیکی باعث کاهش پاسخ تبزایی به IL‑۱β میشوند.
- شکلهای مزمن خودایمنی: در بیماریهای مانند آرتریت روماتوئید یا کرون، IL‑۱β به صورت مداوم ترشح میشود اما بدن به آن سازگار میگردد و تب دیگر بروز نمیکند.
موارد بالینی مهم التهاب بدون تب وابسته به IL‑۱β
افزایش سطح IL‑۱β بدون تب ممکن است در موارد زیر مشاهده شود:
- بیماریهای خودالتهابی (Autoinflammatory): مانند CAPS، FMF و Still’s disease با فاز نهفته.
- واکنشهای التهابی مزمن دارویی: در اثر مصرف بیولوژیکها یا داروهای ضد TNF.
- بیماریهای بافت همبند: مانند لوپوس یا واسکولیتهای کوچکعروقی.
- فعال شدن مزمن میکروگلیا در مغز: در بیماریهایی چون آلزایمر و پارکینسون، که IL‑۱β در نبود تب عمومی افزایش مییابد.
نحوه انجام تست و تفسیر نتایج
تستIL‑۱β با استفاده از روشهای الایزا (ELISA) یا آزمون ایمونوهیبریدی با حساسیت بالا انجام میشود. نمونه خون باید بلافاصله فریز شود تا از تخریب سیتوکین جلوگیری گردد.
تفسیر نتایج معمولی:
- سطح طبیعی: کمتر از ۵ pg/mL
- افزایش خفیف (۵–۱۵ pg/mL): التهاب موضعی یا مزمن خفیف
- افزایش قابلتوجه (بیش از ۱۵ pg/mL): التهاب سیستمیک یا خودایمنی فعال
- افزایش شدید با تب منفی: نشانه التهاب خاموش، مقاومت به تب یا مرحله بالینی مزمن
ارتباط IL‑۱β با سایر سیتوکینها
IL‑۱β معمولاً با IL‑۶ و CRP همبستگی دارد؛ با این وجود، در مواردی که تب وجود ندارد، IL‑۶ ممکن است بهتنهایی افزایش یابد و CRP طبیعی بماند.
بررسی همزمان IL‑۱β، IL‑۶ و TNF‑α میتواند راهنمای دقیقی برای ارزیابی شدت پاسخ ایمنی باشد.
درمان و رویکردهای بالینی
در بیماران با التهاب بدون تب و سطح بالای IL‑۱β، هدف اصلی مهار مسیر IL‑۱ است. درمانهای تأییدشده جهانی شامل موارد زیر است:
– آناکینرا (Anakinra): مهارکننده رقابتی گیرنده IL‑۱، مؤثر در بیماریهای خودالتهابی.
– کاناکینومب (Canakinumab): آنتیبادی مونوکلونال اختصاصی IL‑۱β، با نیمهعمر طولانیتر.
– مهارکنندههای NLRP3 Inflammasome: رویکردهای پژوهشی برای مهار تولید IL‑۱β در منبع سلولی.
پرسشهای متداول (FAQ)
۱. آیا بالا بودنIL‑۱β بدون تب خطرناک است؟
بله، چون نشاندهنده التهاب مزمن پنهان است که میتواند به مرور زمان باعث فیبروز یا تخریب بافتی شود.
۲. چه زمانی باید تستIL‑۱β انجام داد؟
در صورت علائم التهابی بدون تب (مثل درد مفصل، خستگی مزمن یا افزایش ESR)، پزشک ممکن است این تست را درخواست کند.
۳. آیا کاهشIL‑۱β با رژیم یا مکمل ممکن است؟
روشهای طبیعی مانند کنترل استرس اکسیداتیو و رژیم ضدالتهاب مفید هستند، اما درمان قطعی فقط با داروهای هدفمند انجام میشود.
جمعبندی
افزایشIL‑۱β بدون تب به معنی «التهاب خاموش» است که اغلب در بیماریهای خودایمنی و مزمن رخ میدهد. بررسی دقیق سطح این سیتوکین میتواند بین التهاب فعال و پاسخ تبزا تمایز قائل شود. تشخیص زودهنگام این وضعیت، به پیشگیری از آسیبهای بافتی مزمن و انتخاب درمان هدفمند ضد IL‑۱ کمک شایانی میکند.
منابع :
– [MedlinePlus – IL‑۱ blood test information]
– [CDC – Inflammatory markers and chronic immune activation]
No 112
۰۴/۰۸